Alla luce degli studi clinici pubblicati da Brànemark a partire dal 1977, i concetti di interfaccia ideale osso-impianto si sono notevolmente evoluti. Mentre l'interposizione di un tessuto fibroso connettivale è stato considerato nel passato lo standard, gli eccellenti risultati clinici a lungo termine pubblicati dagli autori svedesi hanno dimostrato che il contatto diretto osso-impianto, vale a dire l'osteointegrazione, risulta più affidabile a lungo termine.
FIBROINTEGRAZIONE
I primi studi istologici sviluppati sugli impianti "a lama" in titanio (Babbush, 1972; Manderson, 1972; James, 1974; Meenaghan e coll., 1974) hanno dimostrato che l'impianto era separato dall'osso da uno o più strati di tessuto fibroso di origine connettivale. Si pensava che questo tessuto, descritto come altamente organizzato, funzionasse da ammortizzatore dei carichi masticatori, in modo del tutto simile al legamento parodontale di un dente naturale. Gli studi pubblicati sulla fibrointegrazione (Bert 1981, 1985 e 1986) hanno dimostrato che i risultati non sono stabili a medio e lungo termine e che i fallimenti aumentano con il tempo, più rapidamente nel mascellare superiore, più lentamente nella mandibola. I risultati a 15 anni di distanza (Bert, 1987) hanno dimostrato che il mantenimento a lungo termine degli impianti posizionati secondo il concetto della fibrointegrazione è aleatorio, e che questo tipo di interfaccia osso-impianto, non può che portare all'insuccesso , a breve o medio termine. L'interposizione di un tessuto fibroso tra osso e impianto, concetto classico dell'implantologia tradizionale, non consente di garantire un ancoraggio di lunga durata agli elementi protesici. Il concetto abitualmente considerato valido era quello di offrire al paziente un servizio limitato nel tempo con una durata più lunga a livello mandibolare che non a livello mascellare, ma con inevitabile evoluzione se l'analisi della casistica era obiettiva, verso un altro tipo di soluzione protesica, tipicamente mobile.
OSTEOINTEGRAZIONE
Il contatto diretto tra osso e impianto, definito osteointegrazione, descritto da Brànemark e coll., mostra dei risultati clinici nettamente migliori rispetto alla fibrointegrazione . Uno studio di Adell e coll. (1981), basato su una esperienza di 15 anni, riporta una percentuale di successo del 91% per quanto riguarda la mandibola e dell'82% per quanto riguarda il mascellare superiore. Ma la differenza fondamentale tra osteo e fibrointegrazione è che sostanziali risultati sono stati acquisiti a partire dal primo anno, e che essi mostrano una notevole stabilità nel tempo, permettendo di affermare che si tratta di ancoraggi permanenti. Questi risultati sono per la maggior parte relativi a riabilitazioni complete su impianti; poiché queste sono le più difficili, viene confermata la validità di questa metodica. I criteri di successo secondo Albrektsson e coll. (1986) sono:
- Clinici: immobilità, suono chiaro alla percussione, assenza di infezione o dolore, assenza di parestesia permanente;
- Radiologici: assenza di uno spazio trasparente peri-implantare, perdita ossea inferiore a 0,2 mm per anno dopo il primo anno. La capacità di un impianto di osteointegrarsi dipende da sei fattori che devono essere analizzati in dettaglio per ottenere dei risultati prevedibili: i primi tre fattori sono legati alla fabbricazione dell'impianto, gli altri tre dipendono dall'operatore.
FATTORI CLINICI CORRELLATI ALL'OSTEOINTEGRAZIONE
Un'osteointegrazione coronata da successo sembra richiedere 4-6 mesi di quiescenza dopo l'applicazione prima di poter applicare qualsiasi carico (Brunski 1988). E' stato dimostrato che è possibile ottenere l'osteointegrazione con tecniche ad uno stadio e a due stadi. Nella tecnica a due stadi (Branemark e coll., 1977) i fissaggi dell'impianto vengono sommersi sotto i tessuti mucosi al momento dell'installazione e i sostenitori di questa tecnica hanno affermato che questo è necessario per ottenere il successo. Più di recente, tuttavia, è stato dimostrato che impianti non sommersi eseguiti con la tecnica ad uno stadio si integrano ugualmente bene a patto che non vengano sottoposti a carico durante il periodo di osteointegrazione (Albrektsson et al.1986; Lang e Wilson,1992). L'osteointegrazione è l'interconnessione diretta strutturale e funzionale tra osso vitale e funzionale e tra osso vitale e superficie di un piano sottoposto ad una protesi. Una buona riuscita a tecnica è influenzata da diversi fattori:
- Il materiale deve essere titanio chimicamente puro;
- L'impianto deve combaciare perfettamente nella cavità ossea;
- Si deve utilizzare una metodica di preparazione del sito implantare che non scaldi l'osso oltre i 43° C, temperatura oltre la quale si determina una necrosi da surriscaldamento del tessuto osseo.
- La fixuture va mantenuta posizionata nell'osso senza carichi occlusali per un periodo di 6 mesi per l'osso mascellare e 4 mesi per quello mandibolare. Probabilmente, l'aspetto più critico per ottenere il successo è la preparazione del letto dell'impianto. La trapanatura dell'osso genera considerevole calore che può provocare necrosi ossea. È essenziale, quindi, usare basse velocità di trapanatura (cioè sotto gli 800 giri/min) (Schroeder et al., 1988) ed un’abbondante irrigazione con soluzione fisiologica raffreddata per ridurre al minimo il danno. Anche l'uso sequenziale di punte di trapano di diametro crescente aiuta a minimizzare il trauma termico e vi deve essere un minimo spazio vuoto tra la sede preparata e l'impianto che si ottiene utilizzando accuratamente e con precisione punte di trapano adatte al sistema d'impianto scelto. Se si ottiene la stabilità, nuovo osso può crescere e sostituire l'osso danneggiato dando luogo ad un intimo contatto osso-impianto con uno spazio vuoto di circa 20 μm (Schenk e Willenegger, 1977; Carlsson et al., 1988). Se un impianto non ha una stabilità primaria la guarigione può avvenire attraverso la sostituzione fibrosa dell'osso danneggiato, impedendo l'osteointegrazione.
INDICAZIONI E CONTROINDICAZIONI NEL PAZIENTE CARDIOPATICO
E' necessario escludere dal trattamento implantologico i cosiddetti pazienti a rischio. Vengono compresi in questo gruppo i pazienti che presentano uno stato di salute tale da condannare al fallimento un eventuale intervento, e i pazienti nei quali un intervento chirurgico di questo tipo potrebbe determinare un peggioramento del quadro generale. Gli attuali progressi della medicina fanno sì che un numero sempre maggiore di pazienti con patologie sistemiche importanti sotto controllo richiedano le nostre cure. Il trattamento di questi pazienti richiede un'attenzione particolare, e rende spesso necessario un contatto scritto con il medico curante prima del trattamento implantologico. Insufficenza coronarica Si tratta di quei pazienti nei quali una circolazione coronarica deficitaria non riesce a coprire il fabbisogno di ossigeno del miocardio. Questo determina una anossia delle cellule del miocardio, che si manifesta di solito in occasione di uno sforzo. Questo danno cellulare a carico del miocardio può determinare in un primo tempo degli attacchi di angina pectoris e in seguito l'infarto del miocardio, quando la lesione diventa irreversibile e determina la necrosi delle cellule del miocardio stesso. Infarto del miocardio Corrisponde alla necrosi massiva del muscolo cardiaco causata dall'ischemia data dall'ostruzione di un’arteria coronarica da parte di un trombo. Dal punto di vista clinico l'infarto del miocardio è caratterizzato da una crisi anginosa con dolore intenso prolungato, irradiato al torace ed agli arti superiori, che non recede dopo l'assunzione di trinitrina. L'elettrocardiogramma permette di confermare la diagnosi e di valutare l'estensione della lesione e la sua localizzazione. Gli esami di laboratorio mostrano infine un aumento del tasso di creatinfosfochinasi (cpk) e delle transaminasi.
Trattamento implantologico nei Cardiopatici
E’ necessario evitare qualsiasi intervento nei pazienti colpiti nei tre mesi precedenti da una crisi di angina pectoris o da infarto. Nei pazienti nei quali tali affezioni risalgono ad almeno sei mesi prima, è possibile inserire degli impianti, a patto di prendere quelle precauzioni che qualsiasi intervento di chirurgia orale richiede in questi pazienti:
- Prendere contatto per iscritto con il medico curante;
- Evitare qualsiasi stress emotivo (paura dell’intervento) che determina un aumento della secrezione di adrenalina e quindi aumenta il consumo di ossigeno da parte del miocardio.
- Prescrivere, se necessario, un ansiolitico o un sedativo;
- Utilizzare siringhe aspiranti per l’anestesia locale;
- Evitare l’uso del vasocostrittore, anche se una bassa concentrazione di adrenalina (1/80.000 in soluzione anestetica classica al 2% ) è ammessa da alcuni autori;
- Controllare il tasso di protrombina che risulta alterato dalla terapia anticoagulante e che dovrebbe essere compreso tra il 30% e il 40%, per consentire l’intervento chirurgico senza un eccessivo rischio di emorragia;
- Effettuare l’intervento chirurgico in modo delicato e atraumatico così da minimizzare l’ansia del paziente;
- Non prescrivere farmaci che contengano acido acetilsalicilico o fenil-butazone e suoi derivati, poiché potenziano l’effetto anticoagulante. In conclusione, l’insufficienza coronarica non rappresenta una controindicazione assoluta alla chirurgia implantare, anche se richiede un approccio meditato e adattato al caso specifico.
DESCRIZIONE DEL CASO CLINICO
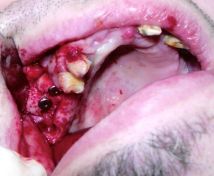
Nel mese di Ottobre 2005 presso il mio studio Odontoiatrico, si sottopone alla mia osservazione un paziente di anni 38 di sesso maschile , con pregresso infarto del miocardio.
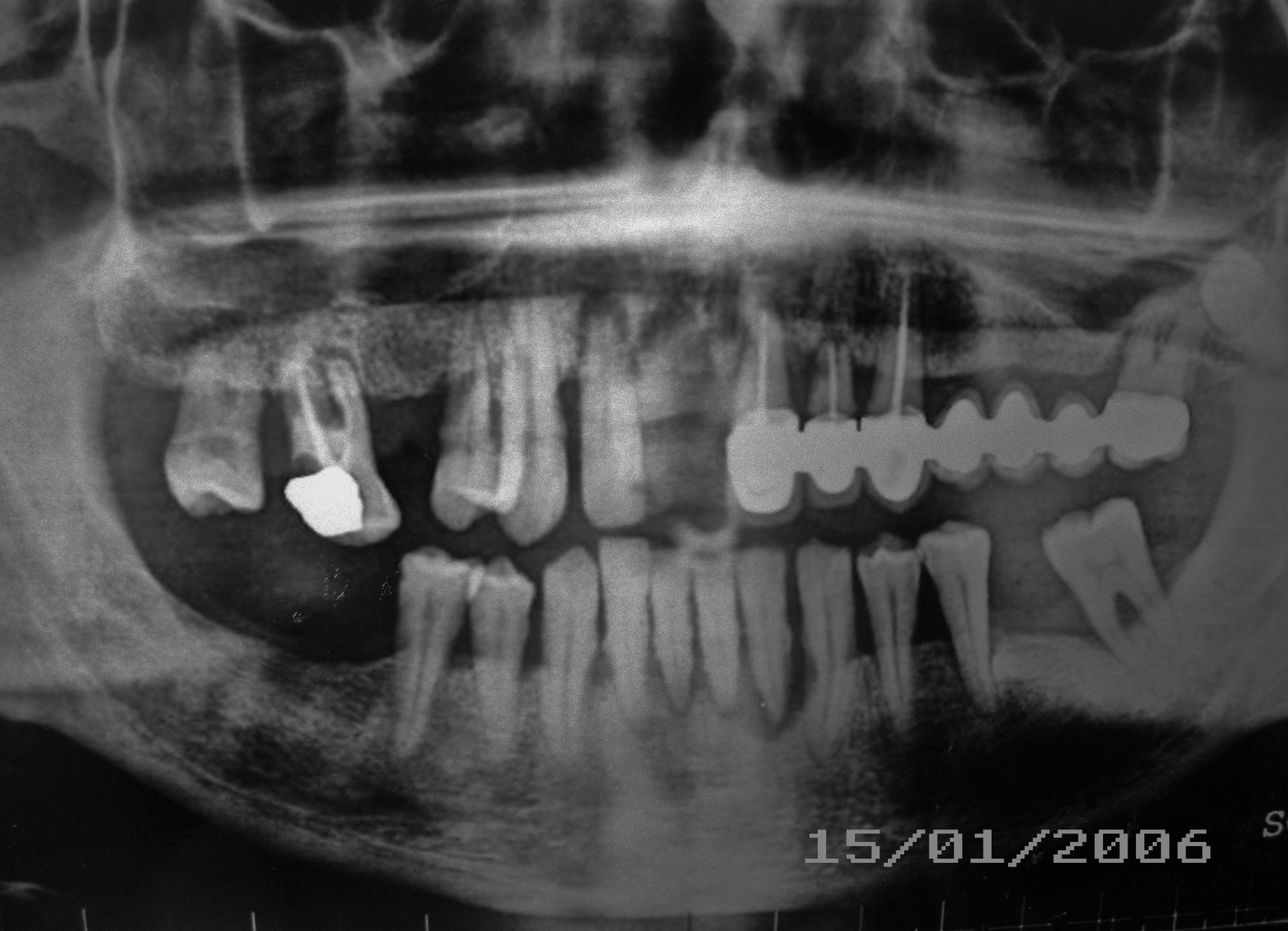
Figura 1 – opt rx
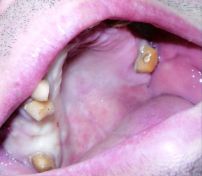
All’esame obiettivo dentale si rileva una grave parodontite generalizzata; presenza di placca e tartaro; livello di igiene orale scarso e mobilità dentaria di alcuni elementi; riferisce, inoltre, difficoltà alla masticazione. Dalla ortopantomografia si evidenzia:
- Nell’arcata inferiore l'assenza di alcuni elementi dentari, una parodontopatia generalizzata con lesioni delle forcazioni di classe II del 37 e varie carie destruenti sul 34 e 35;
- L’arcata superiore presenta dal lato sinistro una struttura protesica di tipo fisso in lega – ceramica, caratterizzata da una forte mobilità e sorretta da monconi in parte devitalizzati, con evidenti lesioni periapicali e parodontopatiche. L’emiarcata superiore di destra è caratterizzata da elementi che presentano atrofia ossea; presenza di granulomi apicali su alcuni elementi dentari quali: 17, 12, 22, 27 ed inclusione del 28. Pertanto si decide di effettuare una bonifica del cavo orale, previa presa di impronte da studio, vallo di chiusura in cera, e foto del caso del paziente; nonché esami di laboratorio ematochimici, che evidenziano:
- Colesterolo hdl di 28 mg %, diminuito nella norma;
- Transaminasi AST (got)= 19 u/l 37°C (10-34) e ALT (gpt)= 30 u/l 37°C (e 9-43);
- Glucosio= 37 mg/dl (60-110).
Figura 2
Dall’anamnesi familiare emerge: o Il padre del paziente, in tempi remoti, è stato colpito da infarto del miocardio ed ipertensione arteriosa; attualmente in vita, gode di salute modesta.
Dall’anamnesi fisiologica emerge: o Il paziente è normotrofico dalla nascita da parto naturale (eutocico); o Primi atti fisiologici: deambulazione, dentizione e fonazione regolari; o Servizio militare svolto regolarmente; o Sposato con due figli a carico; o Abitudini alimentari in eccesso rispetto alla norma, con un tipo di dieta ricca di grassi e zuccheri, con consumo medio di alcool (vino e birra); o Abitudine tabagica ( un pacchetto al giorno di sigarette); o Tipo di attività lavorativa: commerciante all’ingrosso e dettaglio di abbigliamento da circa 20 anni.
Dall’anamnesi patologica remota emerge: o Il paziente nel mese di luglio dell’anno 2002 si è sottoposto ad intervento chirurgico di angioplastica coronarica transluminale per cutanea sul ramo intermedio e su arteria circonflessa con impianto di stent; la diagnosi di ricovero evidenziava una coronopatia ostruttiva bivasale, da recente infarto miocardico, ipertensione arteriosa; ipercolesterolemia; abitudine tabagiga. o Dall’ anamnesi risultava: paziente iperteso, ipercolesterolemico, forte fumatore in sovrappeso, con insorgenza di crisi di angor. Nel successivo decorso clinico il paziente è rimasto asintomatico per Angor, dispnea e cardiopalmo e non si sono verificate modificazioni elettrocardiografiche di tipo ischemico, né alterazioni degli enzimi cardiospecifici. Si raccomandava abolizione totale del fumo di sigaretta. All’ anamenesi patologica prossima, si evince una sintomatologia dolorosa da circa sei mesi, con difficoltà masticatoria su entrambi le arcate dentarie con un elevato grado di parodontopatia generalizzata, con mobilità di alcuni elementi dentari, con ipertrofia gengivale e sanguinamento.
TRATTAMENTO CHIRURGICO
É doveroso, per una corretta pianificazione del trattamento, raggruppare le varie situazioni cliniche al fine di poter dare delle linee guida dell'intervento chirurgico. Nella settimana che precede l'intervento chirurgico implantare, in collaborazione con il proprio medico di base, e del proprio cardiologo, il paziente viene preparato farmacologicamente:
- Con assunzione di Fraxiparina da 0,4 ml in fiale da iniettare sottocute una volta al diae;
- Sospendendo contemporaneamente l'assunzione di cardioaspirina;
- Con terapia antibiotica di sostegno di Augmentin da 1gr bustine ogni 12 ore, da due ore prima dell'intervento e per i 6 gg successivi, come copertura alle eventuali infezioni post-chirurgiche, al fine di evitare la compromissione del processo di osteointegrazione; • Continuando l'assunzione di farmaci quali: Antra (gastroprottetore per lo stomaco), Torvast 20 ( ipocolesterolemico); Quarck 5 (antipertensivo) e il Mono 5 R-50 (coronarodilatatore). Si consigliava di astenersi dall'uso di fumo da sigarette, in quanto indice di fallimento implantare nel mascellare superiore del 7% in più rispetto ai non fumatori. Il fumo viene pertanto considerato un importante fattore di rischio, a causa dei suoi effetti inibitori sulla mineralizzazione ossea, sull'attività immunitaria e sul microcircolo ematico, con ritardi di guarigione delle ferite, sulla rivascolarizzazione degli impianti e sull'attività osteoblastica.
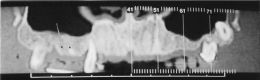
Figura 3 – DENTASCAN
Per la diagnostica pre-operatoria è stata richiesta al paziente una Dentascan del Mascellare superiore (immagini acquisite mediante scansioni) dal cui referto si evidenzia:
- Assiali di 1mm di spessore;
- Sono state effettuate 3 ricostruzioni panoramiche, rispettivamente sul piano centrale, buccale e linguale con un intervallo tra una ricostruzione sagittale e l'altra di 1,5 mm;
- Dal lato destro nel segmento osseo dai punti 11-21 un'atrofia del mascellare pari a circa 8mm sul piano verticale, ed a circa 11 mm di diametro sul piano sagittale. Da questo si evidenzia che l'arcata superiore è strutturalmente più delicata, avendo una morfologia ossea con trabecolatura più fine, rispetto all'inferiore; ciò comporta un rimaneggiamento maggiore e un'aumentata atrofia ossea per mancanza di vari elementi dentari.
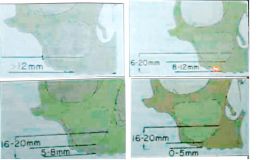
IMPIANTI E SENO MASCELLARE Nel 1987, Mish propose una classificazione dei mascellari atrofici posteriori e in particolare una classificazione della diversa quantità di osso residuo a livello dei seni mascellari.
Figura 4-5-6-7
Successivamente nel 1994 Brànemark e Favero proposero una classificazione dell'atrofia ossea sinusale divisa in tre tipi che prende in considerazione il mascellare superiore in toto. Classificazione dell' Atrofia Ossea Sinusale secondo Favero-Brànemark (1994)
- Tipo 1: Osso di quantità sufficiente, almeno 7-8 mm in altezza, per inserire un impianto con immediata stabilità primaria, penetrante nel seno mascellare con frattura a legno verde della corticale apicale, sollevamento della mucosa integra, senza ricorrere a procedure di innesto (rialzo particellare o minirialzo del seno).
- Tipo 2: Osso di quantità modesta, da 3 a 5 mm in altezza, sufficiente a garantire stabilità primaria iniziale dell'impianto, associato a procedure di apertura laterale del seno, con sollevamento a cielo aperto della membrana sinusale e inserimento di materiali da innesto ( grande rialzo del seno).
- Tipo 3: Osso di quantità insufficiente, meno di 3 mm di altezza, a garantire una stabilità primaria dell'impianto. Sono previste procedure di trapianto autologo o eterologo ad uno o a due tempi chirurgici con osteotomia tipo Le Fort 1 e ancoraggio agli impianti. É prevista una variante chirurgica con apertura di finestre sinusali e ancoraggio zigomatico dell' impianto senza osteotomia di Le Fort 1. Per l'intervento in questione si può anche tener conto della suddivisione di Chiapasco del 2003 che per le Atrofie del Mascellare tiene conto di tre fattori che sono rappresentati da: 1. Altezza della cresta residua; 2. Spessore della cresta residua; 3. Distanza tra margine crestale mascellare e arcata dentaria o cresta residua mandibolare (distanza interarcata). Quest'ultimo fattore risulta di importanza fondamentale, in quanto una cresta residua di altezza insufficiente può dipendere sia da una espansione verso il basso del seno mascellare (con mantenimento di una normale distanza interarcata), sia da un riassorbimento della cresta verso l'alto (distanza interarcata aumentata). Il trattamento sarà, però, completamente diverso nei due casi, rivolto, in altre parole, a ripristinare una corretta anatomia e non semplicemente a ricreare un supporto sufficiente all'inserimento degli impianti. Il seno mascellare è sempre stato un ostacolo alla chirurgia implantare, per la limitazione in altezza ossea che impone di frequente; in effetti, l'evoluzione naturale di questa cavità pneumatica e l'aumento del suo volume possono talvolta invadere tutto il mascellare nel paziente adulto; inoltre , l'estrazione dei premolari e dei molari causa un riassorbimento dell'osso alveolare, diminuendo ancora l'osso disponibile per un eventuale intervento implantare. Nel mascellare superiore va inoltre considerata la presenza di peculiari strutture anatomiche che ne limitano la dimensione verticale: il canale naso-palatino e le fosse nasali per il settore frontale, il seno mascellare per il settore latero-posteriore.
TECNICA CHIRURGICA DI IMPIANTI A PENETRAZIONE SINUSALE
I fenomeni atrofici che interessano i processi alveolari dei mascellari in corrispondenza dei siti edentuli raggiungono spesso entità tali da rendere insidiosa una riabilitazione protesica sostenuta da impianti. É stato dimostrato che questi processi, pur nella grande variabilità individuale, seguono dei modelli molto simili tra loro, e sono pertanto classificabili in modo abbastanza preciso secondo le varie classificazioni proposte dalla letteratura; tra queste ricordiamo quella di Misch, quella di Cawood e Howell nonché quella di Favero e Brànemark; il riassorbimento delle creste si accompagna ad una relativa superficializzazione di strutture anatomiche di assoluto rispetto in chirurgia implantare, superiormente troviamo, il foro del canale naso-palatino ed il pavimento del seno mascellare. La zona subantrale in particolare offre spesso uno spessore di osso residuo insufficente ad ospitare un impianto, a causa della riduzione crestale in senso verticale e della progressiva pneumatizzazione del seno che procede in senso rostro-caudale a causa della mancanza degli elementi dentari sottostanti. Se a ciò si aggiunge il riassorbimento infiammatorio cui può essere stato soggetto l'osso alveolare a causa di malattia parodontale o lesioni periapicali di origine endodontica, si può facilmente intuire come procedure di incremento implantare, siano dovute per una successiva riabilitazione implantare.
Figura 8
Quando l'osso compreso tra il seno e la cresta ossea ha un’altezza da 6 a 8 mm, è possibile inserire un impianto di 8,5 mm. in altezza, il cui apice penetri nella cavità sinusale. Teoricamente questa penetrazione può accrescere il rischio di infezioni peri-implantari o sinusali, e veniva considerato come una controindicazione formale (Pedersen 1979; Bert 1986). Nonostante ciò, cercando di trovare un'alternativa valida agli innesti ossei; Brànemark e coll. (1984) hanno valutato gli impianti a penetrazione sinusale con studi clinici per studiare come gli svantaggi teorici della penetrazione nella cavità sinusale, siano di fatto, reali. Lo studio preoperatorio è basato sulla ricerca delle patologie sinusali che controindicano formalmente questa procedura. Il seno deve essere sano, il posizionamento degli impianti prevede le solite fasi, ma la fresatura sotto il seno che deve essere più prudente fino alla frattura della corticale sinusale. La membrana sinusale (o membrana di Schneider) viene delicatamente scollata e riposizonata con l'aiuto di uno strumento smusso e l'impianto viene posizionato. L'obiettivo è di lasciare questa membrana intatta ma, se questa viene perforata o lacerata, la comunicazione creata viene chiusa dall'impianto e in seguito dal lembo mucoperiosteo che ricopre il sito, permettendo una guarigione normale.
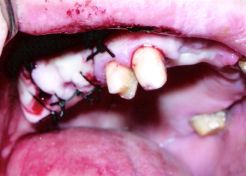
DESCRIZIONE DELL'INTERVENTO CHIRURGICO DEL CASO CLINICO
Figura 9
La tecnica chirurgica utilizzata, ha richiesto:
- Anestesia di superficie di carbocaina al 2% con adrenalina forte 1:100 000, previa iodizzazione di tutta l'emiarcata da trattare;
- Incisione con bisturi avente una lama n°15, sia sulla sella al centro della cresta, che verticalmente; per aver accesso alla parete da impiantare sono stati utilizzati degli scollaperiosti quali il Prichard n°3 ed un Molt n°9, determinando così un lembo a spessore totale ed esposizione della base ossea;
- Una dima chirurgica in resina, precedentemente costruita in laboratorio dall'odontotecnico;
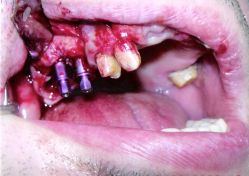
- Frese chirurgiche calibrate ad irrigazione interna, con l'ausilio di un micromotore da Implantologia a basso regime di giri (375 rpm) con un torque pari a 56 Newton ( forza su cm2) con utilizzo di acqua fisiologica (sodio cloruro 0,9%) raffreddata, per evitare surriscaldamento e necrosi ossea. Figura strumentario chirurgico L'intervento ha previsto, inoltre, l'utilizzo nel settore posteriore di due impianti cilindrici in titaniodi grado 2 Nanopore di altezza 8,5 mm e di diametro 5 mm, permettendo di utilizzare al meglio l'osso disponbile aumentando la superficie di contatto e riducendo le forze applicate. Tali impianti di 5 mm di diametro e di 8,5 mm di lunghezza hanno una superficie di contatto con l'osso equivalente ad un impianto di 3,75 mm di diametro e 13 mm di lunghezza. La procedura chirurgica è stata eseguita con una fresa a rosette da 2,30 mm di diametro come prefresatura e successivamente una fresa pilota di 2,00 mm con tacche da 8,5 ed una fresa intermedia di diametro 2,50 mm con tacche di riferimento da 8,5 mm in altezza, dopodichè si è passati all'utilizzo di una fresa intermedia avente diametro 5.00 mm con tacche da 8.5 mm. In sequenza si è utilizzata una fresa da collo per impianti da 5.00 mm; l'utilizzo di un profondimetro ha permesso la verifica della profondità desiderata. Non è stato utilizzato un maschiatore per la bassa densità ossea presente nel mascellare, passando all'inserimento degli impianti sterili per mezzo di avvitatore digitale lungo e successivamente per mezzo di un cricchetto dinamometrico avente un mounter connesso all'impianto, imponendo così una forza misurata per stabilizzare l'impianto in situ, conferendo quella giusta stabilità primaria necessaria ad una giusta osteointegrazione. Figura impianti con transfer Tali impianti, sono stati inseriti in situ con estrema delicatezza, in quanto prevedevano la possibilità di fratturare la corticale superficiale e di sollevare la sottile membrana di Schneider, quindi un innalzamento atraumatico, provocando una frattura progressiva e controllata, determinando così un sollevamento del pavimento sinusale di almeno 1-2 mm. Tale tecnica chirurgica è molto legata alla sensibilità ed alla manualità durante la fase di inserzione dell'impianto al fine di assicurare la stabilità primaria della fixuture. Tutti gli impianti che si orientano verso l'osteointegrazione sono posizionati a livello dell'osso, sigillati da una vite tappo in titanio di grado 4 e sono stati coperti mediante un lembo mucoperiosteo; inoltre si effettuava l'avulsione del 18 con successivo raschiamento alveolare, tamponamento e sutura in seta 2/0 rimovibile a punti staccati. Questa tecnica implantare è chiamata "messa a riposo" e "tecnica sommersa", prevedendo la fase di guarigione ossea, per almeno sei mesi successivi alla data dell'intervento. Figura tappi di guarigione e figura sutura in seta
STRUTTURA DEGLI IMPIANTI
Il sistema implantologico dentale Premium ha un’esperienza storica vastissima ed è diventato il punto di riferimento per migliaia di medici Implantologi. È caratterizzato da fixture a vite a corpo cilindrico e connessione ad esagono interno. Gli impianti Premium rappresentano una soluzione estremamente versatile ed idonea a risolvere tutte le problematiche implantoprotesiche in quanto disponibili in un ampia gamma di diametri, lunghezze e superfici. Le soluzioni protesiche sono numerosissime e garantiscono un elevato contenuto estetico. La procedura operatoria prevede una doppia fase chirurgica con sepoltura della fixture per il tempo indispensabile all’osteointegrazione. Ottimi risultati sono stati peraltro ottenuti anche con tecniche di carico precoce o immediato. Figura impianto sweden doppio Morfologia degli impianti Premium Il filetto ha passo di 1mm, un profilo conico in direzione apicale e convesso in direzione coronale; il filetto è raccordato al corpo dell’impianto da una sezione tondeggiante. Questo profilo permette di evitare traumi dell’osso dopo l’applicazione del carico e crea le perfette condizioni per una completa osteointegrazione. Le incisioni apicali consentono di automaschiare l’osso; offrono tre zone di decompressione e sfogo per il coagulo, e migliorano la stabilità primaria, aumentando allo stesso tempo l’antirotazionalità dell’impianto durante le manovre di avvitamento e svitamento relative alla seconda fase chirurgica. La preventiva maschiatura dell’osso è comunque sempre opportuna in caso di osso molto compatto. La connessione L’impianto presenta un esagono interno che garantisce l’antirotazionalità della sovrastruttura, impegnandola per 2mm di profondità. Il collarino sovrastante il collo conferisce la massima stabilitù alla connessione e contribuisce ad una corretta distribuzione delle forze masticatorie che vengono così scaricate su tutto il perimetro implantare. Inoltre crea una connessione stabilizzante per il moncone, in grado di ridurre i movimenti mesio-distali e vestibolo-linguali colpevoli di svitamento e frattura delle viti monconali. In concreto viene limitata la naturale basculazione che esiste sempre quando si mettono a contatto tra di loro due superfici perfettamente piatte. Figura doppia al micoscopio elettronico sem (immagine al microscopio elettronico, è ben evidente la doppia connessione data dal collarino emergente e dall’esagono interno) Gamma Il sistema implantologico Premium offre una gamma molto ampia di diametri e lunghezze, disponibili nella versione con superficie nanoPORE, sono impianti cilindrici, caratterizzati dalla superficie, il collo è lucido per l’altezza di 0,8mm e sono disponibili nei diametri 3.30-3.75-4.25 e 5.00 e nelle lunghezze di 8.5-10-11.5-13-15 e 18 mm. Le superfici sono state progettate in conformità ai più recenti studi relativi all’interazione fra rugosità superficiale del titanio e guarigione ossea. È stato ampiamente dimostrato che la rugosità, quanto più è vicina alla dimensione dei fibroblasti tanto più è in grado di influenzare il comportamento cellulare, provocando una maggiore attivazione piastrinica rispetto ad una superficie liscia, accelerando così il processo di riparazione ed osteointegrazione: la rugosità è in grado di orientare la disposizione delle cellule, di alternarne il metabolismo e la proliferazione, di differenziare gli osteoblasti e di modulare la produzione di matrice extracellulare. La superficie nanoPORE è particolarmente indicata in osso di tipo D1 e D2 e presenta una morfologia nanostrutturata ottenuta con un processo proprietario ed è caratterizzata da pori di dimensioni ampiamente inferiori al µ, con un diametro medio nell’ordine del centinaio di nm. Studi in vitro e in vivo dimostrano che la risposta biologica alla superficie nanoPORE sia caratterizzata da una forte attivazione piastrinica, che si trasforma rapidamente in colonizzazione osteoblastica. Gli studi istologici a guarigione avvenuta osservano osso maturo in maniera uniforme intorno alla superficie degli impianti, con organizzazioni osteoniche a contatto del titanio. Figura impianto nano pore L’esclusiva superficie nanoPORE viene ottenuta mediante trattamenti particolari. Dapprima le fixture sono sottoposte ad un processo di sabbiatura che conferisce agli impianti una "macroporosità" di ampiezza opportuna. La superficie, così condizionata, viene sottoposta a vari e successivi trattamenti di mordenzatura in soluzioni specifiche secondo processi di durata predeterminata. Questo trattamento conferisce alla fixuture la microporosità ideale a favorire l’aggregazione piastrinica.
CONCLUSIONI SULLA PROPRIA ESPERIENZA CLINICA
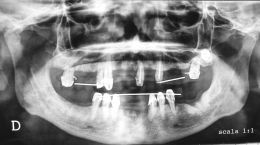
In base all'ausilio di studi fatti da Favero e Branemark, ed alla luce del fatto che il paziente presentasse una vasta serie di controindicazioni all'implantologia, e su sua volontà, di voler impegnarsi a bonificare la sua precaria situazione dell'intero apparato masticatorio, si è deciso riabilitare il paziente con due impianti cilindrici Premium in titanio di grado 2, al fine di ottimizzare con una protesi fissa circolare l'intera arcata superiore e quindi ripristinando sia la funzione masticatoria che estetica, senza necessità di utilizzare sostanze eterologhe, ne’ alcun tipo di materiali da riempimento omologhi, autologhi, alloplastici o eterologhi che rigenerino l’osso. Opt con impianti a sollevamento parete sinusale Dopo la fase iniziale di integrazione e di successiva osteointegrazione, le fixture sono state posizionate nell'osso senza carichi occlusali per un periodo di sei mesi. Fiducioso di aver operato con scrupolosità e professionalità, prevenendo ogni eventuale situazione di arrecare danni iatrogeni al paziente, rimaniamo in attesa che il tempo di guarigione faccia il suo corso.
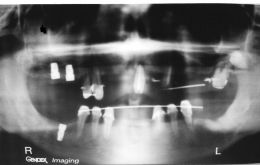
Alleghiamo l'unica documentazione diagnostica di ortopantomografia in tecnica digitale, da cui emerge l'avvenuta inserzione dei 2 impianti in titanio, considerando quali indici di successo quelli di:
- Assenza di spazi di radiotrasparenza perimplantare;
- Immobilità degli impianti;
- Assenza di sintomi e segni persistenti di infiammazione;
- L’osteointegrazione sta procedendo tranquillamente;
- La membrana di Schneider appare integra, e non c'è interessamento patologico del seno corrispondente. Le nostre conclusioni sono che, un'attenta preparazione prechirurgica iniziale, un'ottimizzazione dell'intervento chirurgico senza l'utilizzo di materiali eterologhi, ha permesso in un paziente altrimenti destinato alla protesi rimovibile, la realizzazione di un prossimo lavoro protesico di tipo fisso, che migliori il Qol del paziente per uno stile di vita migliore e confacente.
BIBLIOGRAFIA
o Adell, R.: Regeneration of the periodontum; an experimental study in dogs. Scand J. Plast Reconstr. Surg., 1974,8: 11-18. o Adell, R.: Lekholm , U. ; Rockler, B. ; Branemark , P. I. A 15 year study of osseointegrated implants in the treatament of the edentulous jaw.Int J. Oral Surg., 1981,6: 387-416. o Babbusch, C. A.: Endosseous blade-vent implants: a research review. J.Oral Surg.,1972,30:168-173. o Branemark, T.-L., Breine, U., Adell, R. et al.(1977) Osseoint implants in the treatment of the edentulous jaw. Exeperience from year period. Scandinavian Journal of Plastic Reconstrucion Surgery 11(16),1-132. o Brunski,J.B. (1988) The influence of force, motion and related quantities on the response of bone to imolants. In Non-Cemented Total Hip Arhoplasty (R. Fitzgerald Jr,ed.) pp. 7-21. New York: Raven Press Buser, D., Bragger, U., Lang, N.P. Nyman, S.(1990) Regenerationand enlargement of jaw bone using guided tissue regenaration. Clinical Oral Implants Research1, 22-32. o Carlsson, L., Rostlund, T., Albrektsson. T. (1988). Removal Torques for polisched and rough titanium implants. International Journal of Oral Maxillofacial Implants 3, 21-24. o L. Ramaglia, G. Di Domenico, L. Postiglione, S. Montagni, G. Rossi, L. Sbordone, Proliferation and differentiation of Human osteoblast-like cells on titanium surface, Journal of Dental Research, (80) 1 Special Issue (AADR Absract): 1417, 2001. o Scarano, G.Iezzi, G. Petrone, A. Quaranta, A. Piattelli, Valutazione della densità ossea perimplantare: uno studio sul coniglio, il Dentista Moderno, 1:95- 107, 2003. o F. Carinci, F. Pezzetti, S. Violina, F. Francioso, D. Arcelli, J. Marchesini, E. Caramelli, A: Piattelli, Analisys of MG6 Osteoblastic-cell respons to a new nanoporus implant surface by mean of a microarray technology, Clinical Oral Implant Research, 15: 180-186, 2004. o L. Postiglione, G. Di Domenico, L. Ramaglia, S. Montagnani, S. Salzano, F. Di Meglio, L. Sbordone, M. Vitale, G. Rossi, Behaviour of SaOS-2 cells cultured on different titanium surfaces, Journal of Dental Research, 82(9): 692-696, 2003. o Schenk, R. and Willenegger, H. (1977) Zur Histologie der primaren Knochenheilung. Modifikationen und grenzen der Spaltheilung in Abhangigkeit von der Defektgrosse. Unfallheilk 80,155-160. o Schoroeder, A., Sutter, F. and Krekeler, G. (1988) Orale Imlpantogie. Allgemeine Grundlagenunt ITI-Hohlzylindre system. Stuttgart, New York: Georg Thieme. o Wilson, T. G. Jr. Kornman, K.S. and Newan, M.G. (1992) Advances in Periodontics. Implant Dentistry. Chicago, London: Quintessence Publishing Co. Ltd.







Dentista Piemonte, Torino
Vedi la scheda
Dentista Lombardia, Milano
Vedi la scheda
Dentista Abruzzo, Pescara
Vedi la scheda
Dentista Lazio, Roma
Vedi la scheda
Dentista Piemonte, Torino
Vedi la scheda