PREFAZIONE
Il ricorso o la necessità ad una Protesi mobile può creare difficoltà di adattamento da corpo estraneo, ma ancor di più subentra in ogni paziente un disagio psicologico da menomazione estetica, come inevitabile mutamento e segno di invecchiamento precoce della propria immagine (anche interiore) e dei rapporti interpersonali quotidiani.
Così gli Odontoiatri, scoprono di dover essere anche un pò Psicologi, con una visione integrale della propria professione, che non può di certo essere ignorata.
INTRODUZIONE
La protesi scheletrata, catalogata tra le protesi parziali rimovibili, rappresenta uno strumento terapeutico idoneo al ripristino più immediato delle edentulie parziali. Trattasi di un dispositivo medico su misura, composto da una struttura metallica che supporta gli elementi mancanti dell’arcata edentula da ripristinare.
Tuttavia le condizioni che inducevano un Dentista a prescrivere la costruzione di uno scheletrato, in alternativa alla protesi fissa, non vanificavano le aspettative che oggi dall’implantologia osteointegrata possiamo ottenere, anche in presenza di mancanza di elementi dentari posteriori, che impediscono l’ancoraggio posteriore o la notevole perdita di osso nella zona anteriore, che può risultare difficile riabilitare con impianti.
Il mascellare superiore parzialmente edentulo subisce quindi, una progressiva riduzione volumetrica e una contrazione in senso centripeto, della curvatura del processo alveolare che, col passar del tempo, rende sempre più problematico l’utilizzo di una protesi convenzionale.
In aggiunta, il mancato sostegno osseo dei tessuti molli periorali causa modificazioni estetiche con l’approfondimento del solco naso-labiale, la scomparsa dell’angolo labiodentale e la riduzione orale in senso orizzontale, conferendo un aspetto senescente del paziente.(Richardson and Cawood 1991; Scipioni et al.1994).
La riabilitazione implanto-protesica con protesi fissa nella zona del Mascellare Superiore in pazienti parzialmente edentuli è spesso limitata dalla scarsa presenza di tessuto osseo disponibile. La deiscenza del tavolato labiale può avvenire come conseguenza della perdita degli elementi dentari, ovvero a seguito di traumi, malformazioni, interventi chirurgici, parafunzioni e processi infettivi.
Nel mascellare anteriore, l’osso alveolare si modifica rapidamente dopo la perdita del dente naturale, riducendosi in larghezza del 25% durante il primo anno e tra 40% e il 60% entro i primi 3 anni.
I fenomeni atrofici che interessano i processi alveolari del mascellare laterale, in corrispondenza dei siti edentuli da trattare, raggiungono spesso entità tali da rendere insidiosa una riabilitazione sostenuta da impianti.
Una cresta anteriore di 8 mm. di larghezza può rimodellarsi e arrivare a meno di 3 mm. dopo 5 anni dall’estrazione (Carl E. Misch).
Facciamo riferimento alla classificazione dei mascellari edentuli di Cawood e Howell del 1988:
- Classe 1: Presenza di dentatura;
- Classe 2: Immediatamente post-estrattivo; l’alveolo è guarito;
- Classe 3: Cresta ben arrotondata, altezza e spessore adeguata;
- Classe 4: Cresta a lama adeguata in altezza ma non in spessore;
- Classe 5: Cresta piatta non adeguata né in altezza né in spessore;
- Classe 6: Zone depresse a livello della cresta con riassorbimento delle basi ossee di varia entità. Non vi è prevedibilità nel tipo di riassorbimento.
In alcuni casi il processo involutivo del mascellare può passare direttamente dalla classe I-II (osso normale) al tipo IV ovvero una cresta cosiddetta a “lama di coltello”, con altezza discreta grazie alla persistenza dell’osso palatale robusto e spessore insufficiente per la sopradescritta perdita della corticale vestibolare. In altri casi, soprattutto quando la perdita dentaria non si associa ad una causa traumatica, e il soggetto presenta bozze ossee radicolari molto ben sviluppate è possibile che la corticale vestibolare si conservi parzialmente e risulti una cresta definita a “clessidra”, ovvero un profilo vestibolare estremamente concavo e strozzato nel punto di passaggio tra il bordo alveolare residuo e l’attacco dell’osso basale del mascellare superiore.
Ai fini di una corretta terapia implantare è fondamentale avere informazioni precise sulla morfologia dell’osso, sulla densità ossea, sulla presenza di strutture anatomiche critiche e sulle condizioni cliniche di base del paziente.
Diagnosi clinica e strumentale
Anamnesi – Esame clinico extraorale – Esame clinico intraorale
Si sottopone alla nostra osservazione una paziente di anni 52 di sesso femminile, con Ipertensione arteriosa, Insufficienza venosa a livello degli arti inferiore, abitudine al fumo ed Anemia da carenza di ferro. La paziente riferisce difficoltà alla fonazione e masticatoria da protesi mobile scheletrata incongrua che porta da ben 25 anni, presenta inoltre gengivite ed evidenti decupiti ed irritazioni del cavo orale, da cui ne scaturisce un forte disagio psicologico nei rapporti interpersonali.
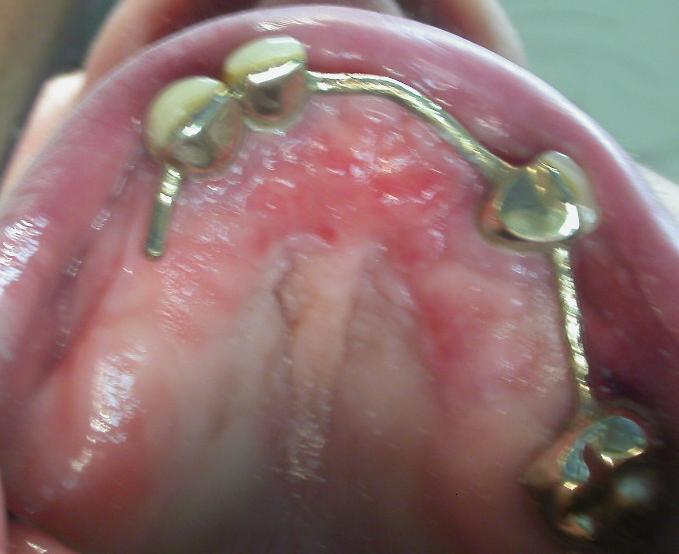
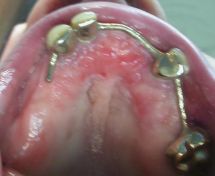
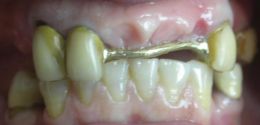
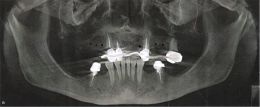
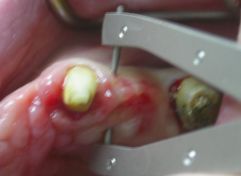
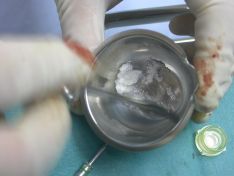
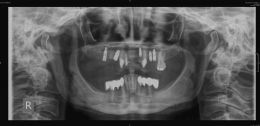
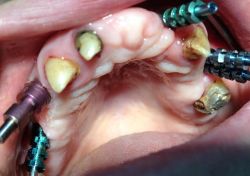
All’esame obbiettivo dentale in arcata superiore si evidenziano in sede 1.3,1.2,2.3,2.7 monconi residui che supportano barra di protesi fissa in lega aurea, la cresta residua appare atrofica, la paziente presenta una protesi scheletrata con scarso controllo di placca, è affetta da parodontopatia moderata, ed ipertrofia gengivale, non presenta processi cariosi.
(Foto 1-2-3-4 intra orale ed extra orale con barra fissa e scheletrato)
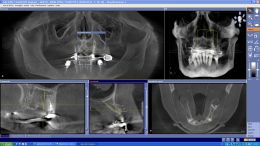
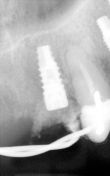
(Foto 5) All’ortopantomografia digitale si evidenzia a livello dell’emiarcata superiore destra un notevole riassorbimento osseo di tipo orizzontale; non si evidenziano lesioni periapicali a carico degli elementi 1.3-1.2-2.3-2.7 alcuni già trattati endodonticamente.
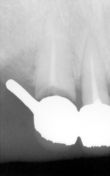
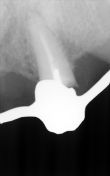
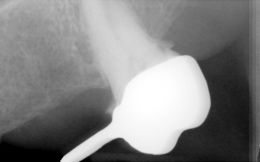
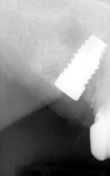
Dalle radiografie endorali (Rvg) effettuata con centratore di Rinn, si evidenziano, con notevole definizione di immagine, i residui radicolari del 1.3 1.2- 2.3-2.7, che già trattati endodonticamente non presentano lesioni periapicali.
(Foto 6-7-8 rx-rvg degli elementi residui)
Foto Rx rilevata con unità radiologica introrale con centratore di Rinn
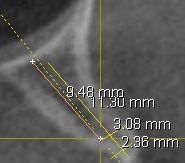
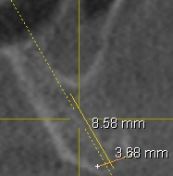
(Foto 9) Alla Tc Cone Beam 3d si evidenzia in sede 1.1-2.1 e 2.2 atrofia ossea (classe IV di Cawood e Howell) con morfologia a “lama di coltello”, altezza ossea pari a mm 9,48, spessore osseo di circa mm.3Ø e densità ossea secondo Misch D4.
Densità ossea valutata alla Tc secondo Misch
D1: >1.250 uH ; D2: 850-1250 uH; D3: 350-850 uH; D4: 150-350 uH; D5: <150 uH
(Foto 10 sezione ossea della cresta atrofica a lama di coltello in zona 2.2)
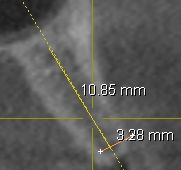
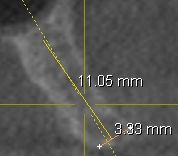
(Foto 11-12 Sezione ossea del 2.4-2.5 ) (Foto 13-14 Sezione ossea del 1.4-1.6)
Materiali e metodi
E’ stato programmato l’inserimento di 5 impianti , in sede 1.6 e 1.4- 2.2- 2.4-2.5, lunghi mm.10,0 ø mm.3,30 - 3,80 - 5,0 titanio (grado 5) di forma tronco conica, con spire automaschianti, bicomponente con filettatura a connessione esagonale avvitata, a posizionamento crestale.
La forma tronco conica crea la base per un’eccellente stabilità primaria e consente l’espansione graduale delle creste sottili determinando meno stress possibile all’osso circostante. La forma delle spire con apice quadrato permette sotto carico verticale una riduzione della forza divergente riducendo lo stress all’interfaccia osso impianto; il taglio progressivo ad andamento elicoidale con scarico del filetto all’uscita conferisce all’ impianto capacità autofilettante e autocentrante. La superficie dell’impianto è sabbiata e mordenzata, per facilitare una profonda interazione tra la superficie dell’impianto, cellule e tessuti circostanti; la crescita ossea avviene direttamente sulla superficie dell’impianto, in modo da ottenere una migliore stabilità iniziale, tale da mantenere la cresta ossea marginale ad un livello elevato e da stabilizzare i tessuti molli sovracrestali.
La tecnica chirurgica effettuata ha richiesto:
- Antibiotico profilassi: 1gr Amoxicillina+Ac.Clavulanico 1 ora prima dell’intervento;
- Antisepsi locale: collutorio con clorexidina 0,2%, iodizzazione di tutta l’emiarcata da trattare prima dell’intervento di chirurgia implantare;
- Anestesia loco-regionale di superficie: carbocaina al 2% con adrenalina forte 1:100000 come vasocostrittore;
- Allestimento dei lembi di accesso: rappresenta una delle fasi fondamentali dell’intervento, poiché condiziona non solo la visibilità del campo operatorio, ma soprattutto la successiva guarigione.
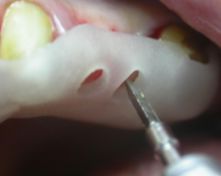
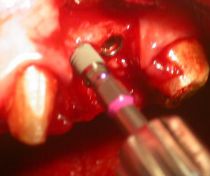
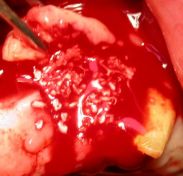
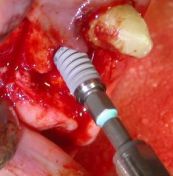
Per l’incisione è stato utilizzato un bisturi con lama n°15, effettuando così un lembo muco-periosteo a spessore totale nell’ambito della mucosa cheratinizzata della cresta edentula, estesa intrasulcularmente; le incisioni verticali di rilasciamento sono state eseguite mesialmente a livello della linea degli angoli degli elementi dentari contigui e distalmente alla zona edentula. Per la scheletrizzazione della parete ossea sono stati utilizzati degli scollaperiosti Prichard n°3 ed un Molt n°9. La sequenza di perforazione è stata effettuata in zona del 1.3 con una fresa a lancia di diametro ridotto, per praticare il foro d’invito sulla corticale, seguita dalla sequenza di frese calibrate a diametro crescente per la preparazione atraumatica e dotate di tacche e stop di riferimento per l’altezza; tra cui la fresa pilota per raggiungere la lunghezza di lavoro, seguendo la perforazione del 1° sito implantare con frese a spirale ø 2,00 - 2,5 - 3,00 mm, tenendo presente l’asse implantare, che deve tenere in considerazione l’inclinazione della radice del dente vicino;
(Foto 15-16 spessimetro osseo zona 2.4 – dima chirurgica e fresa a lancia iniziale)
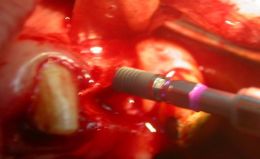
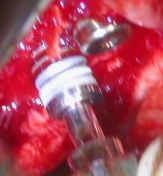
E’ stata revisionata la cavità del sito ottenuto con un cucchiaio alveolare e con un trasportatore, evitando ogni forma di contaminazione; è stato eseguito l’avvitamento manuale mantenendo l’asse con cui è stato preparato il sito implantare. La speciale conformazione delle spire rende l’impianto autofilettante e autocentrante; la fase dell’avvitamento manuale è terminata nel punto in cui l’impianto ha raggiunto una buona stabilità primaria. Nella fase di avvitamento utilizzando un cricchetto dinamometrico, si è raggiunta la profondità di lavoro desiderata ossia in cresta, è stato svitato il trasportatore connesso all’impianto con un cacciavite ed avvitata la vite tappo chirurgica.
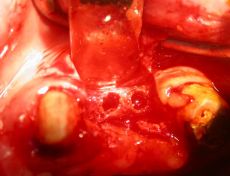
(Foto 17-18-19-20 inserimento manuale impianti in cresta zona 2.4-2.5)
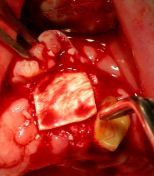
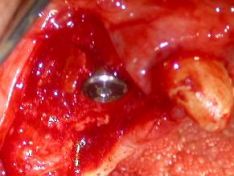
Sul terzo sito implantare, in zona 2.2, durante la perforazione si è avvertita una scarsa densità ossea, per cui si è sottodimensionato il sito limitandosi alle frese a spirale di ø 2,00- 2,5 mm. sottodimensionando e scegliendo l’utilizzo di un impianto da Ø 3,30 h.10,0 per ottenere una migliore stabilità primaria. Durante l’inserimento manuale dell’impianto e nelle dette fasi d’avvitamento, giunti al termine della lunghezza di lavoro desiderata, si è notata una fenestrazione della corticale vestibolare, per cui è stato utilizzato tessuto osseo eterologo (Bio-gen Mix, Bioteck) e una membrana di collagene (Biocollagen, BiotecK).
(Foto 21-22-23-24 fenestrazione impianto zona 2.2 – osso eteroogo e menbrana)
Bio-Gen Mix: è una miscela di granuli di spongiosa da 0,5 mm e di granuli di corticale da 1 mm, tali da garantire un’elevata osteogenesi grazie all’assenza del processo di calcinazione nel procedimento di lavorazione che avviene mediante processi fisico-chimici ad una temperatura massima di esercizio di 130° in ambiente umido. Il tessuto osseo finale costituito da matrice minerale ossea a struttura anatomica non modificata, viene proposto sia in granuli di tipo corticale o spongiosa, che in blocchi derivati da sezioni femorali, con tempi di riassorbimento e matabolizzazione da 4 a 6 mesi. Il materiale deve essere inserito in cavità ossee a strati e gli spazi tra i vari granuli saranno invasi da matrice ossea neoformata che andando incontro a mineralizzazione darà vita a tessuto osteoide precoce dotato di eccellenti caratteristiche meccaniche, che verrà poi metabolizzato in 4-6 mesi e sostituito da osso endogeno. Biocollagen “Bioteck”: è una membrana di collagene naturale equino, (tendine di achille) deantigenato, anallergico, liofilizzato, 100% riassorbibile, per rigenerazione ossea guidata, che assicura la protezione dell’invasione epiteliale per almeno 4-6 settimane. Il processo di deantigenazione enzimatica inibisce completamente la replicazione batterica sul tessuto osseo, privando i batteri del loro substrato nutritivo. Costituisce un valido ausilio nell’utilizzo di biomateriali, in forma granulare ove non sia possibile il contenimento dei lembi di chiusura della cavità, per mancanza o insufficienza degli stessi. Inserito in cavità ossee, viene reidratato per 5 minuti mediante fisiologica sterile che ne migliora le proprietà meccaniche, il tempo di rilascio varia da 2 a 5 giorni, il prodotto presenta un comportamento neutro in fase di metabolizzazione, subendo una totale degradazione in 4-6 settimane, con assenza di infiammazione locale; in caso di forte sanguinamento il prodotto agisce come emostatico.
Applicazione di tessuto osseo eterologo Bio-Gen Mix (BiotecK)
La tecnica chirurgica di incremento verticale di cresta si rende necessaria quando la quantità di osso disponibile in senso verticale non garantisce la stabilità a lungo termine degli impianti. Tale tecnica è considerata tra le più difficili tra le procedure che si basano sui principi della rigenerazione guidata dei tessuti ossei (GBR). L’obiettivo della GBR è rappresentato dalla formazione di nuovo osso innestato contemporaneamente al posizionamento di un impianto nella sede di un difetto osseo.
(Foto 25-26 Applicazione membrana di collagene Biocollagen (Bioteck) sutura in seta e controllo rx-rvg)
In questo caso clinico, pur trovandoci di fronte ad una classe ossea di tipo IV (sec. Cawood e Howell) non è stato possibile inserire degli impianti senza una preventiva chirurgia ossea rigenerativa, in quanto risulterebbero troppo vestibolarizzati e con un profilo dei tessuti molli alveolari concavo anziché convesso, poco soddisfacente dal punto di vista estetico e difficile da detergere per il forte sottosquadro corona-impianto.
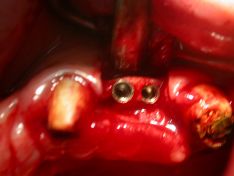
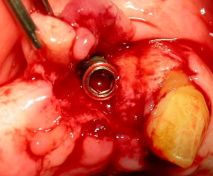
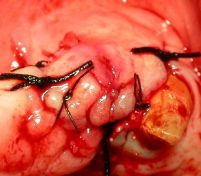
Nella sella edentula in zona 1.6 ed 1.4 sono stati inseriti altri due impianti da Ø 3.80 e Ø 5.0 h.8,5
(Foto 27-28-29-30 inserimento manuale impianti in zona 1.4-1.6 e sutura in seta)
Si è suturato il lembo mucoso con filo di seta 2/0 con punti staccati, coprendo completamente il sito chirurgico.
Nel trattamento post-chirurgico è stato applicato del ghiaccio secco per 15 minuti e nelle successive 3 ore dopo l’intervento, è stato applicato gel a base di clorexidina 0,12% e stato iniettato un preparato antiedemigeno locale.
E’ stata prescritta alla paziente, per i sei giorni successivi l’intervento, terapia farmacologica con somministrazione di antibiotico (Amoxicillina+Ac.Clavulanico, 1gr/12h) e utilizzo quotidiano di collutorio o gel a base di clorexidina 0,12-2,0 % per 2-3 volte/diae.
Per quanto riguarda la terapia analgesica/antinfiammatoria si è consigliato l’utilizzo di FANS da somministrare alla comparsa eventuale di dolore, e raccomandando una dieta a base di vivande fredde e consistenza morbida. Dopo 8-10 giorni sono stati rimossi i punti di sutura verificando la chiusura per prima intenzione dei lembi mucosi.
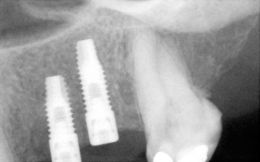
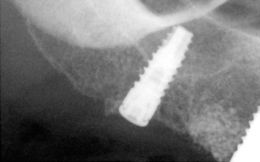
A distanza di 6 mesi dall’intervento la paziente è stata sottoposta ad una visita di controllo e Rx endorale con Rvg; si è riscontrata ottima stabilità secondaria e immobilità degli impianti, integrità dei tessuti molli, buon controllo di placca e assenza di radiotrasparenze peri-implantari.
(Foto 31-32-33 )
Rx rvg a 6 mesi
(Foto 34) A distanza di circa nove mesi dall’intervento, abbiamo sottoposto la paziente a controllo radiografico con Ortopantomografia digitale.
In questo caso clinico, durante il processi di osteointegrazione è stato realizzato un manufatto provvisorio in resina e sono state adoperate delle transumocose di guarigione sugli impianti, per condizionare e valutare lo stato di guarigione dei tessuti molli circostanti, come tecnica chirurgica bifasica preprotesica.
(Foto 35-36 provvisorio in resina)
Per la presa dell’ impronta in silicone, utilizziamo un cucchiaio in resina anatomico, avvalendoci dei transfer che verranno avvitati sull’impianto al posto della vite transmucosa, l’impronta ottenuta viene inviata in laboratorio con i dovuti analoghi e monconi in titanio.
(Foto 37-38 viti transfer per impronta in silicone monofasica)
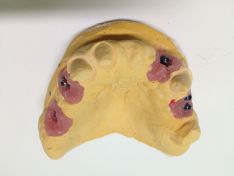
Le varie fasi di lavorazione in laboratorio prevedono lo sviluppo del modello master in gesso, dove verranno inglobati i relativi analoghi, e l’inserimento con viti dei monconi in titanio.
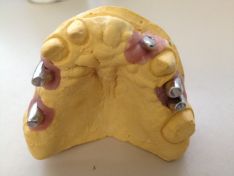
(Foto 39-40 modelli in gesso con analoghi- monconi in titanio paralelizzati)
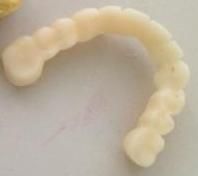
I modelli in gesso antagonisti, verranno messi in articolatore a valore medio, dove riporteranno i corretti rapporti intermascellari, seguirà la modellazione anatomica e la fusione dell’intero manufatto in lega aurea.
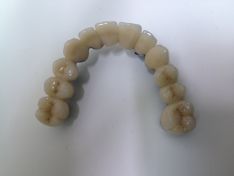
(Foto 41 manufatto protesico in ceramica)
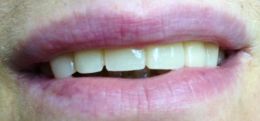
Dopo un’accurata rifinitura, la struttura viene provata in arcata del paziente per eventuali modifiche ed accorgimenti di chiusura marginale sui monconi portanti . In fine la struttura viene ceramizzata ed ottimizzata, per una corretta funzionalità estetica, fonetica e masticatoria.
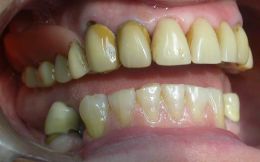
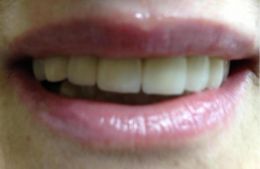
(Foto 42 riabilitazione protesica finale)
CONCLUSIONI e valutazione dell’esperienza clinica
Nel caso descritto pur in presenza di una concomitanza di svariate difficoltà per l’Implantoprotesi quali: Atrofia del Mascellare Superiore (classe IV di Cawood e Howell) con densità ossea secondo Misch D4, ipertensione arteriosa, insufficienza venosa a livello degli arti inferiori, abitudine al fumo ed anemia da carenza di ferro.
La paziente è stata fortemente motivata a bonificare e riabilitare la precaria situazione del suo apparato masticatorio mediante trattamento implanto-protesico. Agli esami di controllo della nostra paziente si è riscontrato un chiaro successo implantare. E’ risultata inoltre adeguata la scelta dell’innesto di osso eterologo equino Bio-Gen Mix e della membrana Biocollagen (Bioteck) che hanno consentito la formazione di nuovo tessuto osseo peri-implantare in presenza di deiscenze ossee.
Ma i momenti di maggior soddisfazione professionale sono quelli in cui, dopo aver riabilitato la paziente con una protesi fissa su impianti, vedo la trasformazione in persone con una nuova qualità di vita, con uno stile ed un confort più sereno, di quello che era un enorme disagio psicologico nel sopportare più che portare una protesi mobile tradizionale.
Concludo affermando che oltre a fare un buon lavoro ottimale dal punto di vista chirurgico e protesico, bisogna essere buoni conoscitori delle conseguenze emotive del proprio operato, attenti al sostegno psicologico del paziente





Dentista Marche, Pesaro Urbino
Vedi la scheda
Dentista Friuli Venezia Giulia, Trieste
Vedi la scheda
Dentista Sardegna, Cagliari
Vedi la scheda
Dentista Puglia, Lecce
Vedi la scheda
Dentista Lombardia, Milano
Vedi la scheda