Articolo a cura del Dott. Gustavo Petti ( di Cagliari )
La Terapia Parodontale, consiste essenzialmente nel ricostruire ciò che la malattia parodontale ha distrutto.
Questo lo si può fare con La Chirurgia Ossea Parodontale che comprende:
- CHIRURGIA OSSEA CONSERVATIVA
- CHIRURGIA OSSEA RESETTIVA
- CHIRURGIA OSSEA RICOSTRUTTIVA
- CHIRURGIA OSSEA RIGENERATIVA
Chirurgia ossea conservativa e resettiva
Prima di affrontare le tematiche della chirurgia ossea, ritengo doveroso parlare, almeno nei tratti essenziali degli interventi a lembo.
Sugli interventi a lembo è stato molto scritto ed ogni piccola variante ideata da qualche autore ha fatto si che ci sia una"babele" di nomi che etichettano una miriade di tecniche, causando in genere grande confusione. E' così, iniziando da uno dei pionieri abbiamo il lembo di Widman, poi quello di Neuman, di Kirkland, di Nabers, di Friedman, di Ramfjord e Nissle e di numerosi altri (Lindhe 1984). Possiamo poi parlare di lembo completo, modificato, a spessore totale (mucoperiosteo), a spessore parziale (mucoso), a riposizionamento coronale, apicale, spostato orizzontalmente, ruotato etc. Essendo questa nostra chiacchierata eminentemente pratica, darò sui lembi solo dei concetti essenzialmente pratici.
La funzione principale dell'intervento a lembo è 1'esposizione chirurgica dell'osso alveolare per poter poi procedere ad una terapia di chirurgia ossea in senso lato. Le incisioni verticali, vanno fatte nelle aree interdentali e non in corrispondenza delle radici, devono essere ben lontane dalla zona dell'intervento e devono essere progettate inoltre in modo che la ferita possa essere chiusa sul fianco osseo sano e non nella zona della resezione ossea. Bisogna ricordare che durante 1'intervento non devono essere lese strutture importanti quali il nervo mentale, il nervo glosso-palatino, 1'arteria palatina. I lembi devono essere estesi sì da essere manipolati senza traumi. Prima di eseguire la sutura i lembi vanno irrigati e lavati per realizzare un campo operatorio pulito per potervi poi adattare i tessuti. Usare un tipo di lembo od un altro dipende dal giudizio dell'operatore e dalla opportunita chirurgica. Diciamo che quando siamo in presenza di lamine ossee sottili è indicato un lembo a spessore parziale.
Rispettando infatti parte del tessuto connettivo e il periostio viene minimizzata 1'azione osteoclastica dovuta all'intervento stesso. Per ottenere correzioni ossee estese, è consigliabile il lembo a spessore totale perché è l'unico che permetta una chiara esposizione del campo. Quando è possibile è meglio evitare le incisioni di scarico verticali.. non bisogna mai eccedere dal punto di vista chirurgico quando si può ottenere lo stesso risultato col minimo trauma chirurgico.
Dal punto di vista pratico mi limiterò a descrivere i due lembi più comuni:
il lembo a bisello interno ed il lembo di Widman modificato.
Si potrebbe parlare in entrambi i casi di chirurgia ossea conservativa poiché non viene "toccato" l'osso.
Fig. 1 - Mostra le fasi essenziali dell'intervento a lembo a bisello interno (Friedman 1962). Si esegue una incisione primaria sulculare ed una secondaria festonata a bisello interno per asportare in toto la tasca. Se è necessario si può rimodellare anche 1'osso.
Il lembo viene quindi riposizionato nella posizione originaria a stretto contatto con le radici. Se non si è proceduto alla resezione ossea, in pratica si è attuata una semplice escissione per il nuovo attacco (ENAP), conservando 1'osso. Se si è proceduto alla resenzione ossea il lembo descritto non è nient'altro che una via di accesso oltre che di eliminazione della tasca. 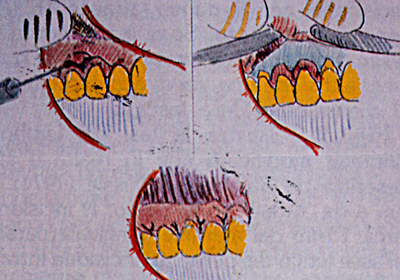 (Fig. 1)
(Fig. 1) 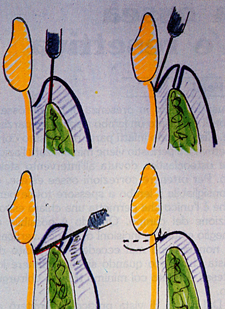 (Fig. 2)
(Fig. 2) 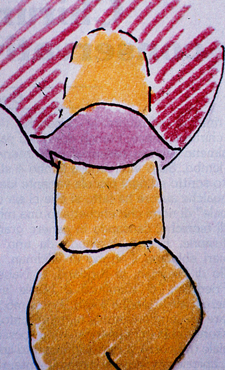 (Fig.3)
(Fig.3)
Fig. 2 - Illustra le fasi del lembo di Widman modificato che in realtà è stato descritto da Ramfjord e Nissle (1974). Da sin. a dx. e dall'alto in basso: 1° incisione a circa 1 mm dal margine gengivale parallela all'asse lungo del dente. 2° incisione intrasulculare fino alla cresta ossea. 3° incisione orizzontale in prossimità della cresta ossea per rimuovere
il collare di tessuto molle. Dopo il curettage radicolare si adatta perfettamente il lembo alla superficie dei denti con piena ricopertura dell'osso.
Fig. 3 - Illustra 1'intervento di ritenzione delle fibre ideato da Levine.
L’Intervento di Levine è indicato nelle zone frontali superiori per motivi estetici per la terapia dei crateri.
Il presupposto biologico e che c'è sempre tra fondo della tasca e superficie radicolare una zona connettivale che eccezionalmente ed in casi particolarissimi, può essere lasciata integra, potendo così mantenere più alto 1'attacco connettivale. La diminuzione varia tra 0,5 e 1,9 mm. ed è un intervento indicato nei casi molto gravi ed avanzati.
Come abbiamo già visto trattando della morfologia ossea e gengivale come concetto ideale di normalità e di salute parodontale, 1'architettura dell'osso alveolare segue lo stesso profilo della gengiva (Ochenbein 1958). Pensare che la forma normale della gengiva sia sempre simili a quella dell'osso sottostante, può apparire non giustificato, in quanto non è sempre così, e accade che in molti pazienti si possa non trovare questa somiglianza tra forma ossea e forma gengivale, pur essendovi salute parodontale. Nonostante ciò, è estremamente importante dal punto di vista terapeutico avere ben presente questa morfologia ideale del parodonto e tendere così con la chirurgia a ripristinare un contorno osseo che si avvicini il piu possibile ad una forma ideale, perchè ciò aiuta a prevenire il ristabilirsi della tasca e consente di creare dei contorni gengivali che favoriscono una appropriata e salutare igiene orale (Ochembein et Ross1969).
L'operatore, avendo ben presente la morfologia del parodonto, può trarre i difetti ossei, ricorrendo alla chirurgia ossea resettiva, ed esattamente, a due ben note metodiche, 1'osteotomia e 1'osteoplastica (Jonson 1979). L'osteotomia è 1'asportazione dell'osso che fornisca 1'attacco per le fibre del ligamento parodontale, 1'osteoplastica è la rimodellazione dell'osso che non fornisce 1'attacco per le fibre del ligamento parodontale (Orban 1977). A scopo dimostrativo e per chiarire meglio i concetti su espressi, si riportano alcune figure esplicative delle principali lesioni ossee trattabili con la chirurgia ossea resettiva (Petti 1986)
Fig. 4 - Architettura ossea rovesciata. Si corregge ricreando una architettura a festone, in modo che le creste interdentali siano situate più coronalmente rispetto ai margini ossei che si trovano sulle radici dei denti.  (Fig. 4)
(Fig. 4)  (Fig. 5)
(Fig. 5)
Fig. 5 - Cratere interprossimale. Le pareti vestibolare e linguale devono essere ridotte ad un livello più basso della base del cratere. 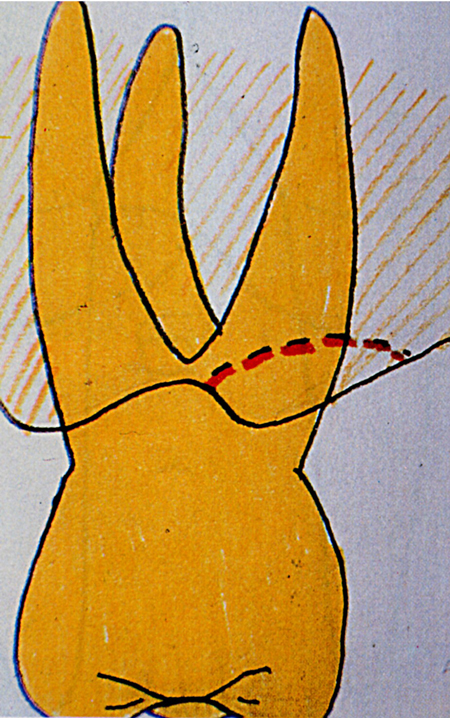 (Fig. 6)
(Fig. 6)
Fig. 6 - Cratere in corrispondenza di un molare superiore. Nella zona interprossimale posteriore 1'osso e più largo, e andrebbe rimosso troppo osso di sostegno per correggere il difetto. Basta, allora; ridurre una sola parete del cratere, formando un piano inclinato verso il palato (o verso il vestibolo per 1'arcata inferiore).
Fig. 7 - Emisetto. Si riduce, rimodellandosecondo la linea tratteggiata.  (Fig. 7)
(Fig. 7) 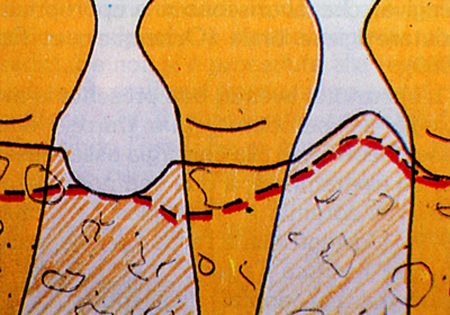 (Fig. 8)
(Fig. 8)
Fig. 8 - La linea tratteggiata evidenzia la resezione ossea per eliminare il cratere a sin. e addolcire il setto a dx.
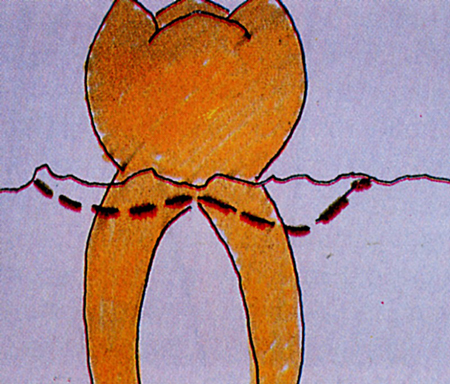 (Fig. 9)
(Fig. 9)
Fig. 9 - Lesione di 1° Classe della biforcazione.Si asporta 1'osso sopra le radici per ricreare un contorno a festone, creando una docciatura verticale interadicolare, come se le due radici appartenessero a due denti diversi. Spesso è necessaria anche una odontoplastica per "fondere" la forma del dente con quella dell'osso. 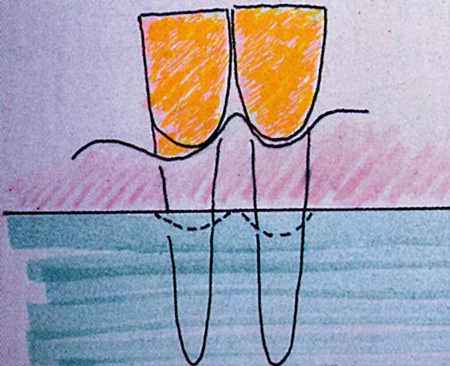 (Fig. 10)
(Fig. 10)
Fig. 10 - Cresta ossea orizzontale, non festonata, con radici dei denti contigui troppo vicine, per cui aumenta 1'altezza della papilla interprossimale con formazione di una falsa tasca. E' necessario rimuovere 1'osso vestibolare e linguale e non quello interprossimale per abbassare e rimodellare la linea di base e conseguentemente 1'altezza della papilla. 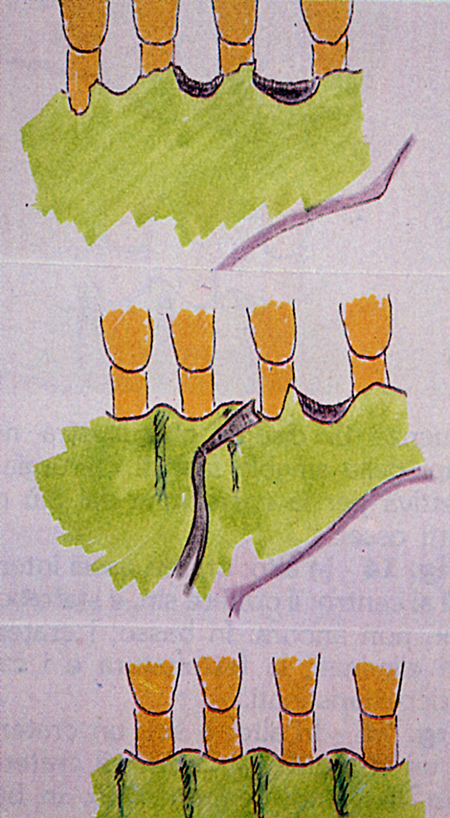
Fig. 11 - In alto: crateri ossei interprossimali al centro: il cratere sin. è stato corretto, il dx. non ancora. In basso: i crateri sono stati eliminati, la festonatura e i canali di scarico ripristinati. 
Fig. 12 - In alto: a sin. un cratere e da dx. un emisetto. Al centro: il cratere è già stato eliminato, 1'emisetto no. In basso: è stata ripristinata la giusta festonatura e docciatura. 
Fig. 13 - lesione di 1° classe della biforcazione vestibolare di un molare sup. 
Fig. 14 - la fresa ossivora mentre sta rimuovendo 1'osso sulla radice 
Fig. 15 - è ripristinata la docciatura interadicolare e la festonatura come se si fosse agito su due radici diverse.
I trattamenti di osteotomia-osteoplastica danno ottimi risultati quando si tratta di correggere difetti ossei di grado leggero o moderate.
Quando i difetti sono gravi, bisognerebbe rimuovere troppo osso di sostegno sui denti contigui alla lesione, distruggendo parodonto prezioso e determinando un trauma di occlusione secondario nella migliore delle ipotesi.
Inoltre non dobbiamo dimenticare che con la sola chirurgia ossea resettiva, si può ottenere una semplice riparazione dei tessuti, non certo una rigenerazione degli stessi. La lesione ossea di grado avanzato, quindi, richiede una valutazione non facile e può essere trattata con la chirurgia ossea ricostruttiva che, al contrario della resettiva non si limita ad una riparazione dei tessuti, ma mira ad ottenere una rigenerazione degli stessi. Nel prossimo capitolo affronteremo il difficile tema della chirurgia ossea ricostruttiva e degli innesti ossei.
Chirurgia ossea ricostruttiva. Gli innesti ossei.
La chirurgia ossea resettiva, come abbiamo visto, consente di ottenere una riparazione dei tessuti, migliorando 1'architettura ossea, devastata dalla malattia parodondale e ripristinando 1'armonia delle forme, presupposto irrinunciabile per avere una corretta funzione.
"Riparazione" significa creazione di un tessuto che non è detto che ripeta la stessa morfologia e funzione di quello originario.
Concetto ben diverso da quello di "rigenerazione" che significa ricreane un tessuto che ripeta la stessa morfologia e funzione del tessuto originario.
Uno degli obiettivi principali della parodontologia è proprio quello di rigenerare un parodonto distrutto dalla malattia parodontale.
Al di là delle polemiche che riguardano il "trattamento chirurgico o non chirurgico" della malattia parodontale, è indiscutibile che sia opportuno ricorrere ad un trattamento chirurgico ricostruttivo nei casi gravi.
E' stato dimostrato (Lindhe et Al. 1982) che col trattamento chirurgico si ha "perdita di attacco" in tasche inizialmente poco profonde, nessuna differenza (rispetto al trattamento non chirurgico) in quelle medio-piccole (sui 4-5 mm.) e "guadagno" in tasche inizialmente molto profonde (superiori a 6 mm.).
Il trattamento dei difetti ossei è uno dei problemi più importanti che deve affrontare il parodontologo.
Un difetto osseo è una "concavità di questo tessuto che circonda uno o più denti, nei distretti nei quali la forma più adeguata dovrebbe essere quella convessa" (Goldman et Cohen 1969).
I difetti ossei vengono classificati in base alle pareti residue: a tre, a due, ad una parete, a quattro pareti, meglio detti circumferenziali e difetti ossei combinati (quando vi sono più combinazioni di pareti).
Meno pareti residuano in un difetto osseo, tanto più grave è la lesione, sia perchè si è avuta la perdita di una maggior quantita di sostanza, sia perchè è più difficile una organizzazione del coagulo dopo 1'intervento. Vediamo alcuni aspetti essenziali nella formazione dei difetti ossei. 
Fig. 16 - Tasca ossea ad una parete, è rimasta la sola parete interprossimale vestibolare
Fig. 17 - Tasca ossea ad una parete, è un emisetto interprossimale. 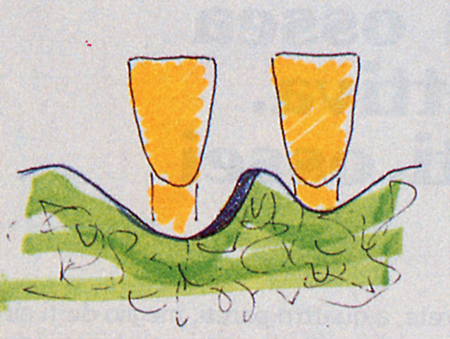 (Fig.17)
(Fig.17) 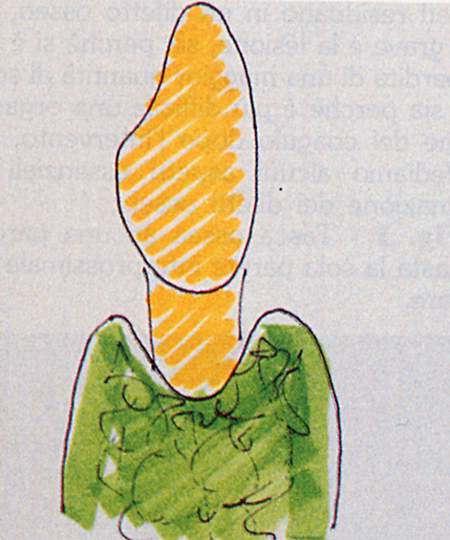 (Fig.18)
(Fig.18) 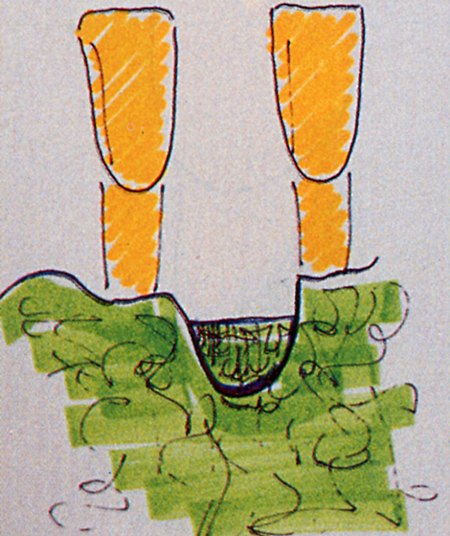 (Fig.19)
(Fig.19)
Fig.18 (in mezzo) – Tasca infraossea a due pareti, è un cratere osseo interprossimale, in cui
sono rimaste la parete vestibolare e linguale.
Fig.19 - Tasca ossea a tre pareti nella parte profonda e a due pareti nella parte superficiale.
In tutti e tre questi casi descritti, se i difetti sono lievi, possono essere trattati con la chirurgia ossea resettiva, se invece sono gravi, devono essere trattati con la chirugia ossea ricostruttiva con gli innesti ossei (questo per evitare di dover demolire troppo osso sano circostante nell'intento di eliminare il difetto e restituire le "giuste forme". 
Fig.20 - Tasca ossea a quattro pareti, circumferenziale che circonda cioè tutta la radice.
In questi casi la terapia può essere solo ricostruttiva con innesti. Il materiale da innesto più usato è 1'osso.
Si può usare 1'osso autogeno prelevato dallo stesso paziente (Petti 1985). In questo caso sembra sia indifferente usare 1'osso midollare o quello corticale. In alcuni casi 1'ampiezza dei difetti suggerisce il ricorso a materiale non autologo.
Nel tempo sono stati usati: 1'osso di Kiel (Petti 1986), un osso bovino deproteinato con funzione osteogenetica ed osteoconduttrice. Andando avanti nel tempo sono stati usati materiali artificiali, riassorbili come 1'esafosfato tricalcico ceramizzato in forma sinterizzata, che cede calcio e fosfati utilizzati dal nuovo osso.
Materiali artificiali non riassorbibili come l'idrossiapatite che forniscono una matrice intercellulare di sostegno permanente per il deposito di nuovo osso che si deposita direttamente sulla superificie delle particelle stesse con legame chimico diretto (Petti 1986). E ancora il solfato di calcio che è attualissimo ed è una sintesi di "funzionamento" dei primi due.
Materiali artificiali non riassorbili che vengono "abitati" dall'osso ospite come l’ idrossiapatite disponibile in forma microporosa grazie ad una originale tecnologia che riproduce la microstruttura ossea partendo dalla lavorazione del corallo marino.E' costituita da una organizzazione continua di canalicoli e costituisce il terreno ideale per consentire la crescita al suo interno (Petti 1986).
Qualsiasi sia il materiale usato le fasi essenziali dell'intervento non differiscono.
Fig.21 - Si scolpisce un lembo a spessore totale, lo si solleva, si precede ad accurati curettage radicolare e a rimodellazione ossea. Si evidenzia il difetto osseo.
Fig.22 - Il difetto osseo viene accuratamente curettato.  (Fig.21-22-23-24)
(Fig.21-22-23-24)
Fig.23 - Si precede all'innesto (se si usa materiale non riassorbibile è piu esatto parlare di impianto) condensando 1'osso nel difetto.
Fig.24 - Riempito il difetto si modella l'innesto (se si usano materiali non riassurbibili,) questi non vanno messi in eccesso, altrimenti si creano sequestri e fistole.
Fig. 25 - Il fondo del letto ricevente viene cruentato per mettere in comunicazione la spugnosa sottostante con l'innesto, che viene "zeppato" con un otturatore. 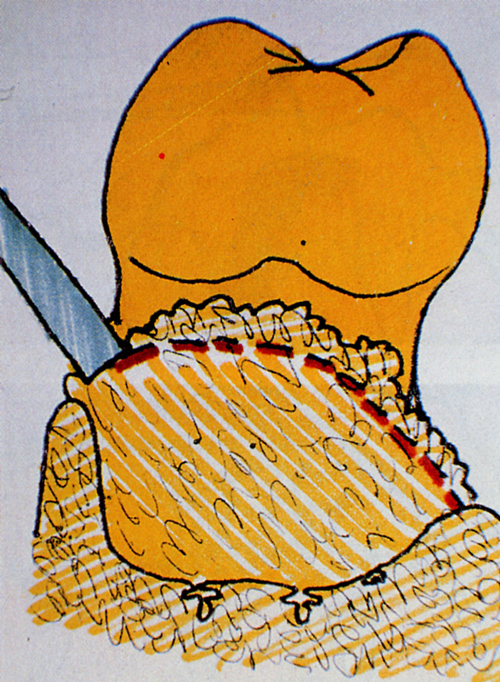 (Fig.25)
(Fig.25) 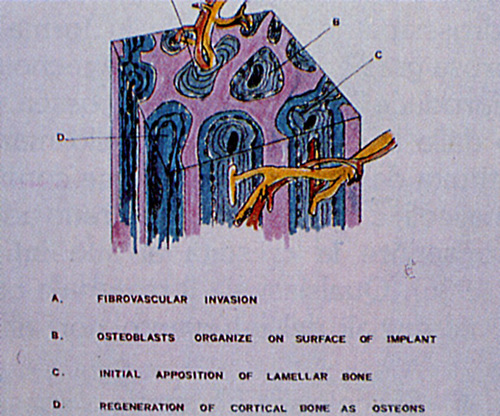 (Fig.26)
(Fig.26)
Fig. 26 - Una volta impiantato 1'Idrossiapatite microporosa 200 provoca prima una invasione fibrovascolare, poi una organizzazione degli osteoblasti nella superficie interna dell'impianto. Segue quindi una iniziale apposizione ossea sottoforma di lamelle ed infine avviene una rigenerazione di osso corticale sotto forma di osteoni.
Fig. 27 - Microstruttura dell’Idrossiapatite 200 (Kenney et Al. 1985). 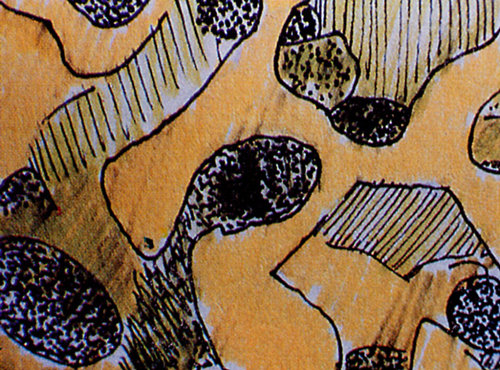 (Fig.27)
(Fig.27)
Fig. 28 - Sezione che mostra 1'intersecarsi dei canalicoli dell'Idrossiapatite 200.  (Fig.28)
(Fig.28) 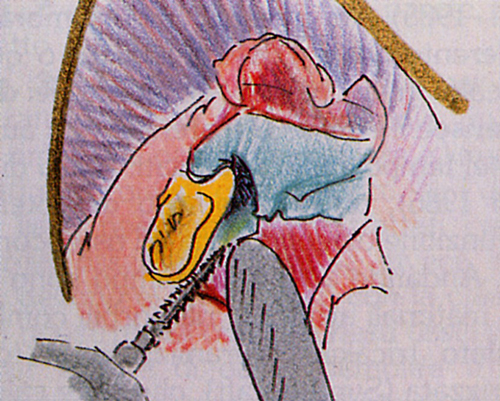 (Fig.29)
(Fig.29)
Vediamo le fasi essenziali di un impianto di Idrossiapatite 200.
Fig. 29 - Dopo aver scollato un lembo a spessore totale, curettata la zona, si evidenzia il difetto ossea. 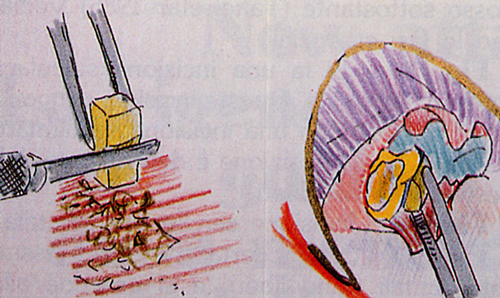
Fig. 30 - Si modella con un Beaver 64 un "pezzo" di Idrossiapatite in forma complementare al difetto osseo e con una pinzetta chirurgica lo si depone del difetto. 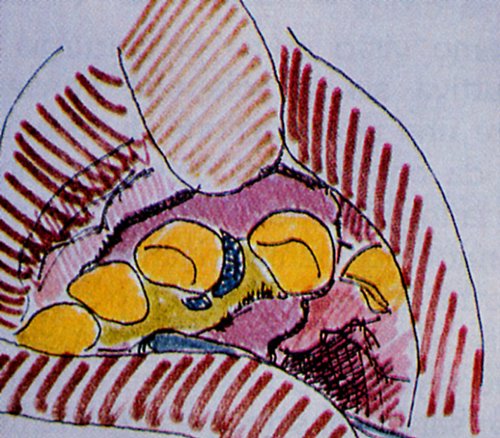
Fig. 31 - Si condensa accuratamente 1'Idrossiapatite nel difetto fino a riempirlo quasi tutto (fino a livello osseo circostante). Non in eccesso.
Fig. 32 – Si posiziona la membrana a copertura dell’innesto 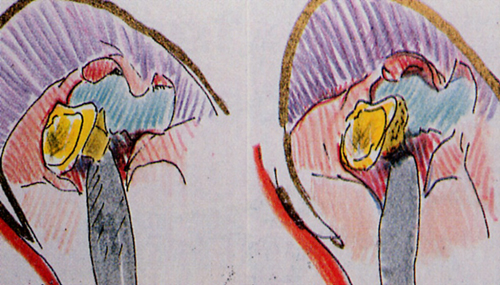 (Fig.32)
(Fig.32)  (Fig.33)
(Fig.33)
Fig. 33 - Volendo si puo mischiare all'impianto la colla di fibrina per usufruire della sua forte azione di stimolazione tissutale per favorire così 1'osteogenesi.
Questa terapia la si fa con PRP, PRF (Piastrine ottenute dal sangue centrifugato, prelevato dal paziente stesso, in passato prima dell’avvento dell’HIV si usava la colla di fibrina umana omologa = Nel PRP le piastrine sono integre e vengono iniettate nel sito chirurgico, senza l’avvenuta degranulazione, in quanto non attivate col Cloruro di Calcio e solo lì, per la superficie ruvida del sito, che si rompono e rilasciano i Grow factors = fattori di crescita…… nel PRF è avvenuta la degranulazione, per rottura delle piastrine durante la centrifugazione tale che il risultato ottenuto è il coagulo di fibrina, che viene innestato a mo di membrana) , amelogenine, Acido Ialuronico, solfato di calcio, fosfati di calcio etc.
Alla fine di un intervento di innesto osseo,di regola, si sutura il lembo a punti staccati.
Quando si usano materiali non riassorbibili, e quando è possibile è bene, nella preparazione del lembo, conservare la papilla che verrà poi suturata con punto a materassaio a croce per meglio proteggere la zona ricevente e non interferire con la sutura con 1'osso sottostante (Takei etar 1985)
Vediamo le fasi essenziali.
Fig. 34 - Si fa una incisione sulculare intorno alle radici. Queste incisioni vengono unite tra loro con una incisione semilunare palatale, la cui posizione è determinata dal1'estensione del difetto. 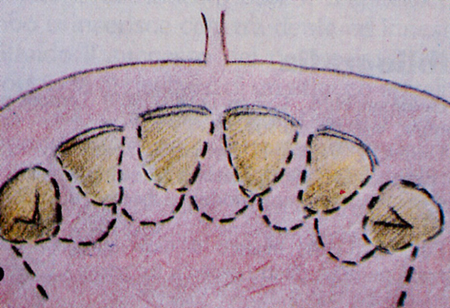 (Fig.34)
(Fig.34)
Fig. 35 - Incisione semilunare palatale.
Fig. 36 –(in mezzo) Ci si accerta che tutti i tessuti interdentali siano liberi, e si precede alla estroflessione della papilla. 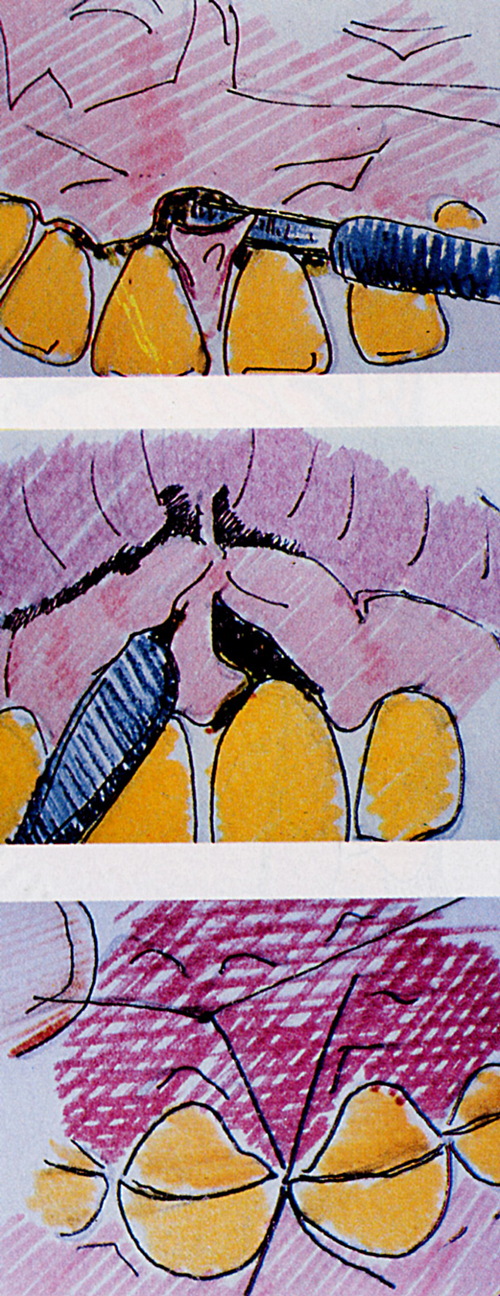 (Fig.35-36-37)
(Fig.35-36-37)
Fig. 37 - Alla fine dell'intervento si suturano Ie singole papille con una sutura a materassaio a croce.
Abbiamo visto come la chirurgia ossea ricostruttiva sia la sola che consenta di ottenere una ricostruzione di tessuti. Però essa è da considerarsi defintiva solo se si ottiene la formazione di un attacco epiteliale corto, nuovo cemento, rigenerazione ossea e soprattutto nuovo ligamento parodontale che unisca il nuovo osso al nuovo cemento.
Come si possano raggiungere oggi questi obiettivi sarà 1'affascinante argomento della prossima chiacchierata.
CHIRURGIA OSSEA RIGENERATIVA
New attachment... La rigenerazione parodontale guidata con l’uso di Membrane artificiali.
L' obiettivo della chirurgia ossea rigenerativa, con gli innesti d'osso, è quello di ottenere una rigenerazione dei tessuti parodontali distrutti.
Lungo il percoso di questa difficile strada, un primo problema è costituito dal fatto che dopo un innesto osseo, la proliferazione dell'epitelio gengivale, avviene più rapidamente che non 1'organizzazione dell'innesto osseo. L'epitelio del lembo si inserisce così tra dente ed innesto, limitando il successo del nostro intervento e portando al risultato di un attacco epiteliali lungo. La chirurgia ossea rigenerativa si propone, invece, come trattamento definitivo, di ottenere un attacco epiteliale corto.
A tal fine, si ricopre 1'innesto osseo con un innesto di membrana, che si può mettere anche a ponte sul difetto, senza osso. Che, "incollata" sulla superficie radicolare e sul1'innesto osseo con colla di fibrina, impedisce la migrazione in senso apicale dell'attacco epiteliale. 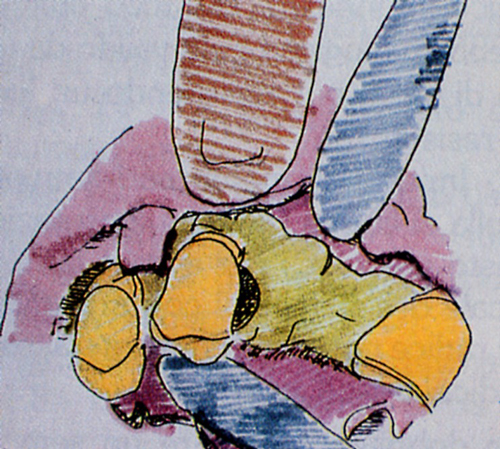
Fig. 38 - Difetto osseo (in nero) mesiale al 1.3.
Fig. 39 - Innesto osseo (in blu) posizionato
Fig. 40 - Si cosparge in velo di PRP  (Fig.39-40-41-42)
(Fig.39-40-41-42)
Fig. 41 - Viene posizionata la membrana
Fig. 42 - Ecco come appare la membrana posizionata sull'innesto osseo è ben adattata alla convessita della radice
L’obiettivo più importante è quello di ottenere un attacco epiteliale corto, rigenerazione ossea, unita alla radice da nuovo ligamento parodontale. In una parola 1'insieme dei fattori che costituiscono il cosiddetto New-attachment.
Studi sperimentali sui cani, hanno dimostrato che il tessuto gengivale non ha la capacità di formare nuovo attacco (Nymanet at. 1980). Nè questa capacità 1'hanno 1'epitelio (Magnusson et Al. 1985), nè 1'osso (Karring et Atl. 1980). Bisogna quindi escludere dalla guarigione 1'epitelio la gengiva e 1'osso (Gottlow et Al. 1986). E' stato dimostrato che la rigenerazione proviene dallo spazio parodontale (Nyman et Al. 1982 a).
Discussione:
Impedendo con la membrana e la colla il contatto diretto dell'osso con la radice, si evita il riassorbimento della stessa e l'anchilosi. Evitando il contatto dello spazio parodontale con la gengiva si impedisce la migrazione in senso apicale dell'attacco epiteliale stesso ed in ultima analisi ed è consentito il formarsi di un attacco epiteliale corto.
La membrana a sua volta è stabilizzata contro la radice con la colla di fibrina: quest'ultima occupa in pratica lo spazio fra la radice e la membrana e viene quindi invasa dalle cellule che sono in grado di rigenerare il ligamento parodontale, non dimenticando 1'azione bistimolante la rigenerazione tissutale della colla di firbina stessa e della superficie interna della membrana stessa. questo sandwich di tessuti, e in particolare la membrana costituisce una buona "barriera" alla penetrazione cellulare tissutale.
Altro mezzo terapeutico per la rigenerazione parodontale profonda sono le sostanze contenenti Amelogenina, in genere sotto forma di Gel.
Queste sostanze Proteiche, formano una matrice tridimensionale sulla superficie radicolare e stimolano le cellule del cemento a secernere citochine che stimolano proliferazione mesenchimale del legamento parodontale. Si rigenereranno così cementoblasti con sintesi di nuovo cemento radicolare a cui si fisseranno le nuove fibre del legamento parodontale, che faranno da pionte di unione tra radice e il nuovoi osso che nel frattempo si è generato. Il tutto ricoperto da nuovo connettivo e nuovo epitelio che avranno il tanto ricercato "ATTACCO EPITELIALE CORTO", il "NEW ATTACHMENT" degli autori Statunitensi!
Si può riempire la cavità del difetto osseo, contemporaneamente all’uso delle amelogenine con osso artificiale o eterologo deproteinato bovino od equino, favorendo così l’azione riempitiva osteoinduttiva ed osteoconduttiva con "rigenerazione" in ultima analisi di nuovo osso!
Ricordo, infine, che la differenza tra Ricostruzione e Rigenerazione è che nella prima non è detto che si ottenga un tessuto che abbia le stesse, perfette, proprietà istobiomorfologiche del tessuto da cui prende origine, pur essendo biologicamente validissimo.
Nella seconda, invece si ha la rigenerazione proprio dello stesso tessuto isto-biologico-morfologiche perfettamente uguale (duplicante) al tessuto da cui prende origine.
Poi, mentre con la ricostruzione abbiamo un attacco epiteliale lungo (pur bilogicamente valido) che costituisce però un "luogo" di minor "resistenza", nella Rigenerazione otteniamo un Attacco Epiteliale corto, saldissimo, come è in natura l’attacco della gengiva sana, al dente!
Queste affascinanti riflessioni erano già state fatte dal sottoscritto già nei lontani ma sempre attuali fine anni settanta, primi anni ottanta:
Petti G. (1988) "A new attachment:guided tissue regeneration using an amniotic membrane and fibrin glue-preclinical considerations after 2 years" The Journal of the American Dental Association, JADA/FDI. Free Communications, Periodontics, july,
E poi ancora:
Petti G. (1989) "La rigenerazione parodontale guidata con la membrana amniotica e la colla di fibrina. Tecnica personale. Prime considerazioni sperimentali ed istologiche sul cane e cliniche sull'uomo" (Guided periodontal regeneration with an amniotic membrane and fibrin glue. A personal technique. First experimental and histological considerations in the dog and clinical in humans.) S.I.O.C.M.F. Società Italiana di Odontostomatologia e Chirurgia Maxillo Facciale, volume IV° XXII Congresso Nazionale, published by Monduzzi Editore, 619-625.
Ed infine ancora (Pubblicazioni che troverete su questo Portale tra le MIE PUBBLICAZIONI:
Petti G. (2009) LA RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA (TECNICA PERSONALE) 1°PARTE - Considerazioni Istologiche e Sperimentali
(Guided periodontal regeneration with an amniotic membrane and fibrin glue -Personal technique-First part- The histological and experimental considerations) –June - www.dentisti-italia.it Giugno
Petti G. (2009) LA RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA (TECNICA PERSONALE) 2°PARTE - La metodica clinica
(Guided periodontal regeneration with an amniotic membrane and fibrin glue -Personal technique- Second part- The clinic methodic ) –June - www.dentisti-italia.it Giugno
Petti G. (2009) LA RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA (TECNICA PERSONALE) 3°PARTE - Sperimentazione sul cane
(Guided periodontal regeneration with an amniotic membrane and fibrin glue -Personal technique- Third part- The experimentation on the dog) – June - www.dentisti-italia.it Giugno
Petti G. (2009) LA RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA (TECNICA PERSONALE) 4°PARTE - Studio Istologico
(Guided periodontal regeneration with an amniotic membrane and fibrin glue -Personal technique- Fourth part- histological study) –June - www.dentisti-italia.it Giugno
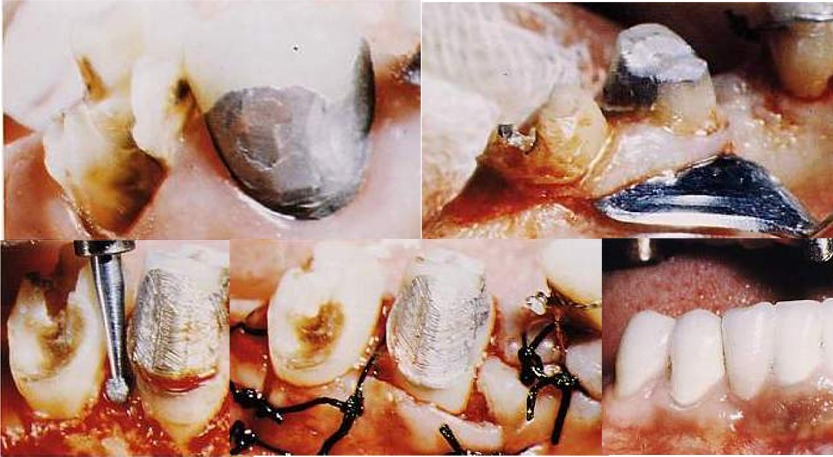
Alcuni Esempi di terapie rigenerative e di riabilitazioni Parodontali ed Orali Complete in Casi Clinici Complessi. 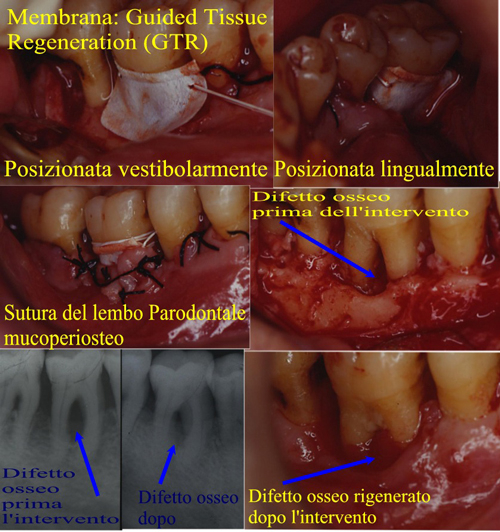
Fig43 e, a seguire, 44, 45, 46, 47, 48, 49, 50 e 51. Chirurgia Ossea Parodontale Rigenerativa Profonda 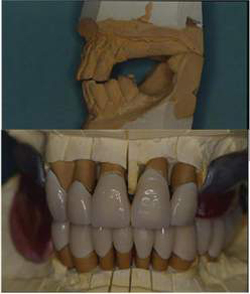
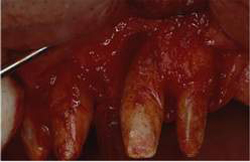
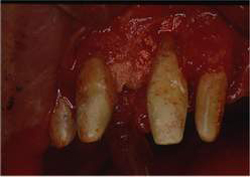
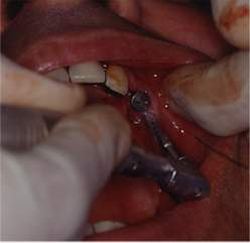
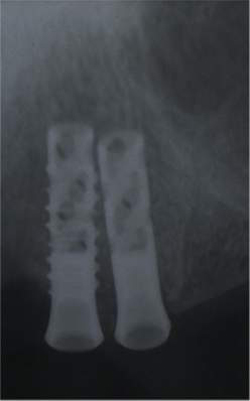
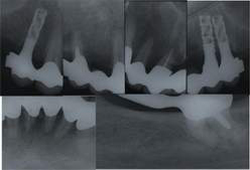
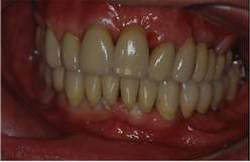
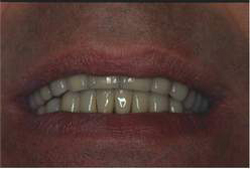
Riabilitazione Parodontale ed Orale Completa in un Caso Clinico Complesso  Fig 52
Fig 52 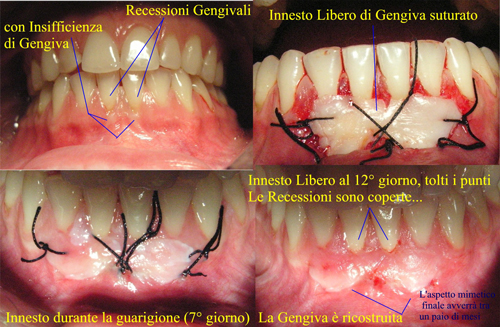
Fig 53. Patologie Parodontali Mucogengivali e non ossee 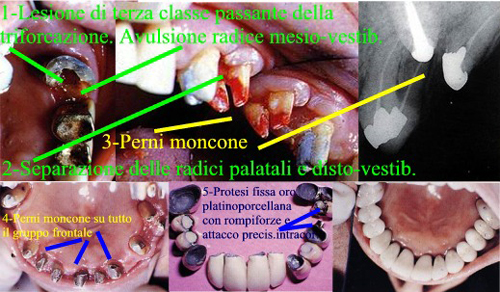 Fig 54
Fig 54 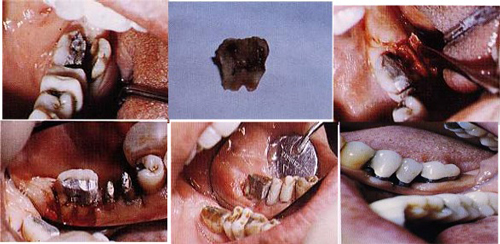
Fig 55 Frattura parete linguale del molare con patologia traumatica della cresta ossea 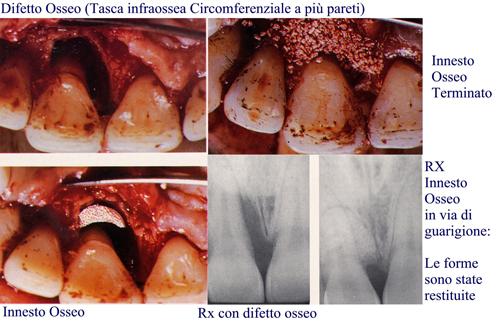 Fig 56
Fig 56 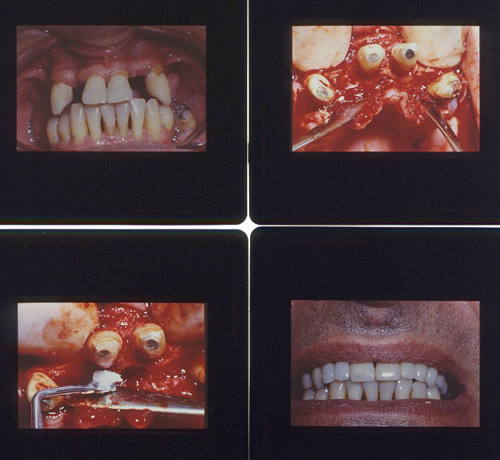
Fig 57.Riabilitazione Parodontale ed Orale Completa in un Caso Clinico Complesso 
Fig 58.Riabilitazione Parodontale ed Orale Completa in un Caso Clinico Complesso 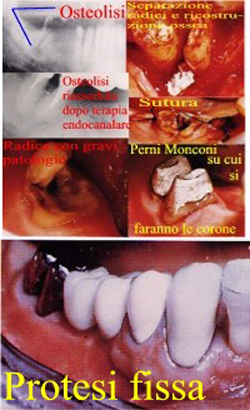
Fig 59.Riabilitazione emiarcata in caso complesso con Osteolisi periapicale, Sfondamento del pavimento camerale, difetti ossei a più pareti delle formazioni di 3°passante. 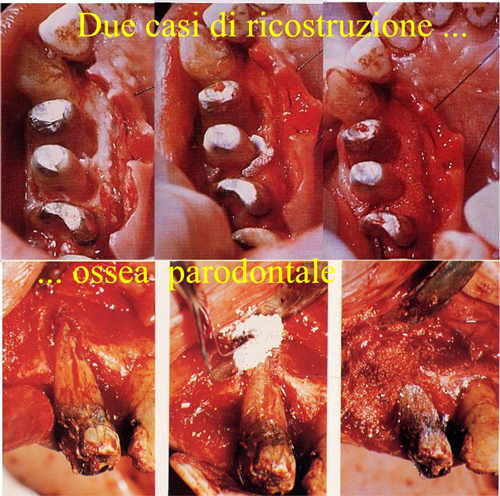
Fig 60.Difetti Ossei a più pareti tendenti al Circumferenziale e Chirurgia Ossea Resettiva, Ricostruttiva e Rigenerativa.
Link Da e per Parodontite (Nozioni di Etiopatogenesi, Clinica, Diagnosi)
Bibliografia
Bibliografia Chirurgia Ossea Resettiva e Conservativa
Friedman N. (1962) Mucogingival surgery. The apically repositioned flap. J. of Period. 33, 328-340.
Jonson R.L. (1979) Principi che regolano la resezione ossea in parodontologia, Cl. Odont. Nord Amer. 216-219.
Lindhe J. (1984) Parodontologia (textbook) cap 17, 370-392.
Ochembein C. (1958) Rapporti tra architettura ossea e gengivale. J.C1. Period. 29,15.
Ochembein C., Ross S., (1969) - A revaluation of osseans surgery, W.B. Saunders Co, vol. 13 Philadelphia.
Orban B. (1977) Parodontologia. Concetti teoria e pratica. 507-512.
Petti G. (1986) // trattamento dei difetti ossei nella chirurgia resettiva parodontale - Il Dentista moderno 3, 403-411.
Ramfjord S.P., & Nissle R.R., (1974) - The modified
Widman flap. J. of Period. 45, 601-607.
Selipsky H. (1979) Chirurgia ossea: a quali compromessi dobbiamo adattarci? La Cl. Odont. N. America, Parodontologia vol. 9,2, 262-291.
Continuazione bibliografia Chirurgia Ossea Ricostruttiva
Gottlow J. Nyman S. Lindhe J., Karring T &Wennstrom «J. (1986): "New attachment formation in the Human periodontium by guided tissue regeneration.Case reports". In: J. of Cl. Periodont., 6, 604-615.
Karring T., Nyman S. & Lindhe J. (1980); "Healingfollowing implantation of periodontitis affected roots into bone tissue". In: J. Cl. Periodont. 7, 96-105.
Magnusson I., Nyman S., Karring T & Elgeberg J.(1985): "Connective tissue attachment formation following exclusion of gingival connective tissue and epithelium during healing". In: J. of Periodontal Research, 20,
201-208.Nyman S. (1986): "New attachment position based on the principle of guide tissue regeneration". In:Communication in 3rd SIdPInternational Congress,Milano, 4-7 giugno 1986.
Nyman S.,KarringT., Lindhe J. & Planten S. (1980):"Healing following implantation of periodontitis affected roots into gingival connective tissue". In: J. of Cl. Period., 7, 394-400.
Nyman S- (1985): "Guided tissue regeneration in new attachment procedures". In: Communication in Periodontal Symposium 30th Anniversary of Pennsylvania University, CE 833 June 20-22.
Petti G. (1986): "L'impiego della membrana amniotica in chirurgia ossea". In: II Dentista Moderno, 9,1677-1682.
Petti G. (1987): "Considerazioni sull'uso della membrana amniotica". In: Il Dentista Moderno, 1, 97-102.
Petti G. (1987): "L'uso della colla di fibrina in parodontologia". In: Il Dentista Moderno, 8.
Petti G. (1987): "La rigenerazione guidata con 1'uso della membrana amniotica e della colla di fibrina". In:Il Dentista Moderno, 9.
Continuazione bibliografia Chirurgia Ossea Rigenerativa
Goldman H.M., Cohen D.W. (1969) Terapia parodontale,vol. II, 950-909.
Lindhe J., Westfelt E., Nyman S., Socransky S., Heijl L. Bratthal G. (1982) Healing following surgical/non surgical treatment of periodontal disease, J.Cl. Period.9, 115-128.
Petti G. (1985) Innesto di osso autogeno per la correzione di un difetto osseo a tre pareti - Il Dentista moderno 6, 1110-1112.
Petti G. (1986) Innesti con osso terologo di Kiel per la correzione dei difetti parodontali - Dental Cadmos 14, 93-105.
Petti G. (1986) Le metodiche attuali per il trattamento chirurgico ricostruttivo dei difetti ossei - Il Dentista moderno 5, 817-832.
Petti G. (1986) Impianto di idrossiapatite microporosa con conservazione della papilla a protezione della zona ricevente. II Dentista Moderno 4, 667-677.
Takei H.H., Han T.J., Carranza F.A., Kenney E.B. Jr., Lekovic V. (1985) Flap technique for periodontal bone implants-Papilla Preservation technique-J.Cl. Period. 4, 204.
Continuazione bibliografia Chirurgia Parodontale Nuovi Materiali
1. Petti G. (2009) LA RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA (TECNICA PERSONALE) 1°-2°-3°-4°PARTE -
(Guided periodontal regeneration with an amniotic membrane and fibrin glue -Personal technique-First, second, third and fourth part-) –June - www.dentisti-italia.it Giugno
2. Harris R, A Comparative Study of Root Coverage Obtained with an Acellular Dermal Matrix Versus a Connective Tissue Graft. IJPRD Periodontol, 20:51-59, 2000.
3. Mahn D, Treatment of Gingival Recession with a Modified Tunnel Technique and an Acellular Dermal Connective Tissue Allograft. PPAD, 13:201-208, 2001.
4. Shulman J, Clinical Evaluation of an Acellular Dermal Allograft for Increasing the Zone of Attached Gingiva. PPAD, 8: 201-208, 1996.
5. Dodge et al., Root Coverage without a Palatal Donor Site, Using an Acellular Dermal Matrix. Periodontol Insights, 5-9, 1998.
6. Henderson R et al., Predictable Multiple Site Root Coverage Using an Acellular Dermal Matrix Allograft. J. Periodontol, 72:571-582, 2001.
7. Tal H, Subgingival Acellular Dermal Matrix Allograft for the Treatment of Gingival Recession. J. Periodontol, 70:1118-1124, 1999.
8. Batista et al., Management of Soft Tissue Ridge Deformities with Acellular Dermal Matrix: Clinical Approach and Outcome After Six Months of Treatment. J. Periodontol, 72:1118-1124, 2001.
9. Wei et al., Acellular Dermal Matrix Allografts to Achieve Increased Attached Gingiva. Part 1. A Clinical Study. J. Periodontol, 71:1297-1305, 2000.
10. Froum S, Cho S, Elian N, Rosenberg E, Rohrer M, and Tarnow D, Extraction Sockets and Implantation of Hydroxyapatites With Membrane Barriers, A Histologic Study. Implant Dentistry 13(2):153-164, 2004.
Not available in all countries
Continuazione bibliografia Chirurgia Ossea nuove Tecnologie
1 Cochrane D.L. et al, The Effect of Enamel Matrix Proteins on Periodontal Regeneration as Determinded by Histolgical Analyses, J. Periodontol 2003; 74: 1043-1055
2 Heijl L. et al, Enamel meatrix derivative (Emdogain)in the treatment of intrabony periodontal defects, J Clin Periodontol, 1997; 24: 705-714
3 Froum SJ.et al, A comparative study utilizing open flap debeidement with and without enamel matrix derivative in the treatment of periodontal intrabony defects, a 12 month re-entry, J. Periodontology 2001; 72: 25-34
4 Heden G. et al, Periodontal tissue alterations following Emdogain treatment of periodontal sites with angular bone defects, a series of case reports J. Periodontology 1999; 26: 855-860
5 Bosshardt D.D. et al, Effects of Enamel Matrix Proteins on tissue formation along the roots of human teeth, Periodont Res 2005; 40: 158-167
6 Cueva M.A.et al. A comparative study of coronally advanced flaps with and without the addition of Enamel Matrix Derviatve in the treatment of marinal tissue recession, J. Periodontology 2004; 75: 949-956
7 McGuire et. al Evaluation of Human Recession Defects Treated with Coronally Advanced Flaps and Either Enamel Matrix Derivative or Connective Tissue. Part 1: Comparison of Clinical Parameters: J Periodontol 2003; 74: 1110-1125
8 Jepsen S, et al A Randomized Clinical Trial Comparing Enamel Matrix Derivative and Membrane Treatment of Buccal Class II Furcation Involvement in Mandibular Molars. Part I: Study Design and Results for Primary Outcomes J. Periodontol 2004; 75: 1150-1160
9 Rasperini et al, Long-term clinical observation of treatment of infrabony defects with enamel matrix derivative (Emdogain): surgical reentry. Int J Periodontics Restorative Dent, 2005; 25(2): 121-127
10 Sculean et al. 9-year results following treatment of intrabony periodontal defects with an enamel matrix derivative: report of 26 cases. Int J Periodontics Restorative Dent 2007; 27(3): 221-229
11 Heden G. et al, Five-Year Follow-Up of Regenerative Periodntal Therapy with Enamel Matix Derivative at Sites With Angular Bone Defects, J Periodontol February 2006; Vol 77, Number 2, 295-301
12 Meyle J, et al A Randomized Clinical Trial Comparing Enamel Matrix Derivative and Membrane Treatment of Buccal Class II Furcation Involvement in Mandibular Molars. Part II: Secondary Outcomes. J Periodontol 2004; 75: 1188-1195
13 Sanz M, et al Treatment of intrabony defects with Enamel Matrix Proteins or Barrier MembranesJ Periodontol, 2004; 75: 726-733
14 Wennstrom JL, Lindhe J. Some effects of enamel matrix proteins on wound healing in the dento-gingival region. J Clin Periodontol. 2002; 29(1): 9-14
15 Tonetti M.S. et al, Enamel matrix proteins in the regenerative therapy of deep intrabony defects, J Clin Periodontol. 2002 Apr; 29(4):317-25
16. Petti G. (2009) LA RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA (TECNICA PERSONALE) 1°-2°-3°-4°PARTE -
(Guided periodontal regeneration with an amniotic membrane and fibrin glue -Personal technique-First, second, third and fourth part-) –June - www.dentisti-italia.it Giugno




Dentista Molise, Isernia
Vedi la scheda
Dentista Emilia Romagna, Modena
Vedi la scheda
Dentista Lombardia, Milano
Vedi la scheda
Dentista Trentino Alto Adige, Trento
Vedi la scheda
Dentista Sicilia, Palermo
Vedi la scheda