Vorrei solo curarmi e risolvere il problema estetico che mi fa sentire a disagio quando sorrido
Scritto da Iris / Pubblicato il
Salve, vi scrivo perchè mi trovo molto confusa sulla strada da intraprendere per curarmi. A luglio ho avuto un ascesso e la dottoressa mi ha parlato di tasca parodontale, accanto a un molare mancante nell'arcata superiore. Non ho perso il dente, ma mi è stato estratto qualche anno fa, in seguito a una ricostruzione andata male e non ho ancora messo l'impianto. Sono consapevole che l'estrazione non è stata una buona idea perchè non necessaria, non ero nelle mani di un buon professionista.
Negli ultimi 3 mesi la lieve recessione nei canini superiori si è aggravata, mi sono preoccupata e mi sono rivolta a una clinica di "esperti della parodontite" che, dopo delle analisi e appurando la presenza di alcune tasche (max 5 mm), mi hanno suggerito che una seduta di laser avrebbe "guarito" i miei problemi parodontali e che la recessione era dovuta al cattivo spazzolamento, mentre l'impianto avrei potuto farlo quando volevo. Le analisi rilevavano predisposizione a parodontite aggressiva e diffusa, dovuta a fattori genetici e a rischio come il fumo (che ho interrotto, e ora ridotto - max. 3 al giorno)
Ho chiesto un altro consulto, perchè nel frattempo vorrei mettere l'impianto, e mi è stato detto che posso tranquillamente metterlo e che per arrestare le recessioni devo stare attenta all'igiene orale domiciliare (cosa che faccio e che mi è stata insegnata, spazzolino setole morbide, prima usavo quello elettrico, filo interdentale e colluttorio).
Non mi sono fidata perchè nel frattempo le papille interdentali degli incisivi superiori si andavano riassorbendo, accusavo questo "formicolio" e i miei denti sembravano più sporgenti, ma nessuno mi ha dato ascolto, come se fosse solo una mia suggestione.
Mi sono rivolta a un "centro di eccellenza" ma sono rimasta un po' delusa dalla visita frettolosa in cui mi si diceva di fare lo scaling e poi si vedeva il da farsi, volevo avere dei chiarimenti visto che da quanto ho capito che lo scaling aggrava la recessione ma sono stata gentilmente rimandata ad un altra dottoressa dello stesso studio che non mi ha consigliato nulla a riguardo, solo di fare la pulizia. In tutto ciò accuso infiammazione alla gengive e mi sembra strano che non debba fare nulla visto che le ho detto che è quella dove ho avuto l'ascesso e dove è presente una tasca di 5mm.
Infine sono stata da un'altro dentista, che prima di fare una diagnosi definitiva mi ha chiesto di fare un dentalscan (fatta oggi), accennando a rigenerazione dei tessuti.
Alla luce di tutto questo: come posso fare per arrestare la recessione? Perchè questi cambiamenti avvengono in maniera così rapida? Le papille interdentali possono essere ripristinate? Quale è la causa della riduzione delle papille? Posso mettere l'impianto? Sono rischiosi gli interventi di chirurgia muco-gengivale? Esistono professionisti parodontologi nella mia città in grado di risolvere il problema o devo rivolgermi altrove? Dove eventualmente?
Vorrei solo curarmi e risolvere il problema estetico che mi fa sentire a disagio quando sorrido.
Confido nel vostro consiglio.
Grazie
Pubblicato il 14-12-2016
Gentile Paziente, è evidente che nonostante il suo peregrinare nessuno è riuscito almeno a chiarirle i Suoi problemi. a) Lei ha una seconda classe ortodontica, che certamente aggrava la sofferenza gengivale, dalle sole foto non posso dirle se il problema è solo gengivale o parodontale. relativamente a quanto lei riferisce, circa la tasca riscontrata potrebbe avere un problema parodontale circoscritto. b) Lei deve smettere di fumare, smettere significa: sigarette zero, non due o tre, ma zero! c)Il problema ortodontico va risolto prima di inserire l'impianto. d)l'igiene orale va seguita e monitorata, anche se lei è convinta di fare tutto il possibile, ci vuole un occhio esperto che la possa controllare. In conclusione, non posso dirle altro solo sulla base di tre foto, ma sono certo che tutto è risolvibile. Cordialmente
CONTINUA A LEGGERE
Pubblicato il 14-12-2016
Ma il disagio è dovuto ai denti sporgenti o alle gengive che si ritirano? O a tutte e due le cose? Nel primo caso, io credo che si possa avere una correzone ortodontica della sporgenza dei denti. O almeno si può studiare, con impronte, rx ed eventuale cefalometria diagnostica (che svela la struttura ossea di base e serve per capire PRIMA se il trattamento ortodontico avrà buon fine)... Tenga presente che già il fatto di raggiungere una occlusione ottimale, protegge molto dalle retrazioni gengivali, che invece sono accellerate da malocclusione. Quanto alla parte parodontale, già lei ha avuto molti pareri. Secondo me la cosa ideale è vedere se si può perfezionare l'occlusione con ortodonzia e poi rivolgersi alla chirurgia parodontale per le tasche e le recessioni, se il laser (che è molto efficace) non è bastato. Infatti non mi pare di capire che viceversa lo stato parodontale sconsigli ortodonzia, perchè non mi sembra così avanzato da impedirla. Però sono opinioni a distanza di web e mancano troppi elementi per definire un vero piano di cura. Esempio anche una opt se ce la manda, può suggerire migliori risposte.
CONTINUA A LEGGERE
Pubblicato il 14-12-2016
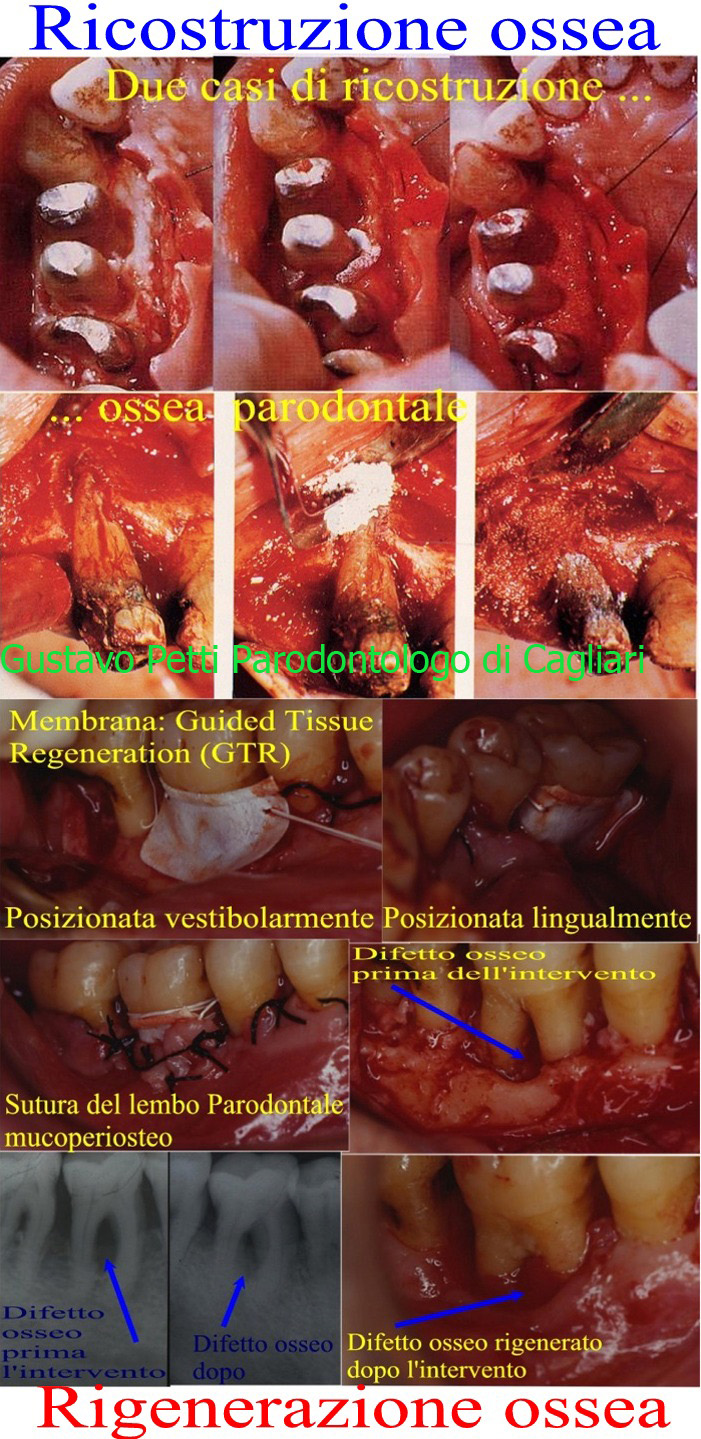
Cara Signora Iris, buongiorno. Mi tocca proprio scrivere un trattato di Parodontologia per risponderle, ma a me piace, amo la Parodontologia e considero la Parodontologia l'Anima più Nobile dell'Odontoiatria, tanto essa è importante e fondamentale nel bagaglio culturale di un Dentista, anche se poi non la "esercitasse" nella "Pratica quotidiana" . Lei Dice: clinica di "esperti della parodontite" ed aggiunge: "una seduta di laser avrebbe "guarito" i miei problemi parodontali"! Questa è una "contraddizione"! Dice asncora "la recessione era dovuta al cattivo spazzolamento" e anche questa è in con traddizione con l'essere Parodontologo! Un Parodontologo non può fare queste affermazioni!!!POi continua: "l'impianto avrei potuto farlo quando volevo" ma viene contraddetta dal dire "Le analisi rilevavano predisposizione a parodontite aggressiva e diffusa, dovuta a fattori genetici"! Se fosse vero questo allora le dico che secondo ultimi Studi è stato dimostrato che nei parodontopatici l'implantologia è controindicata, salvo eccezioni e che nel 47% dei casi va incontro alla perimplantite. Nei sani, ossia senza Parodontiti, è stato dimostrato che la riuscita della terapia è 5 volte superiore se si mantengono gli elementi dentari curandoli con la Conservativa-Endodonzia-Protesi e Chirurga Parodontale, rispetto alla Avulsione degli stessi denti e sostituzione con impianti (Bibliografia: Goodacre CJ, Naylor WP. Single implant and crown versus fixed partial denture: A cost-benefit, patient-centred analysis. Eur J Oral Implantol. 2016;9(2):59-68.)! La mia opinione è quindi: niente impianti nel Suo caso! Invece valuterei molto bene la possibilità di terapie Parodontali Serie! Poi parlare di "predisposizione alla Parodontite" valutando solo analisi immagino microbiologiche e fare affermazioni, in seguito ad analisi che permettano di affermare che abbia una Parodontite su base Genetica, via è veramente assurdo! Cosa hanno fatto uno srtudio del Suo DNA? Non ci credo anche se lo vedo! Poi ha fatto una Cone Beam per fare Diagnosi di Parodontite! Ma scherziamo ancora? E continua: "Mi sono rivolta a un "centro di eccellenza" ma sono rimasta un po' delusa dalla visita frettolosa "! E ci risiamo con le contraddizioni tra Parodontologia "VERA" e "Fumo negli occhi"! La Visita Parodontale è costituita da due visite di circa un'ora e mezza l'una, intervallate da una preparazione iniziale con Igiene Professionale della tasca, Curettage e Scaling per rimuovere il tessuto di granulazione dall'interno della tasca stessa che falsa la presa delle misurazioni della sua profondità, le Rx endorali complete, i modelli di studio e che nella seconda visita si riprendono le misure delle tasche che ora saranno quelle vere e dalla differenza tra le prime e le seconde si fa diagnosi sul tipo di Parodontite, sulla sua Aggressività, sulla sua attività e si emette una Prognosi e si pianifica una eventuale terapia! Con le Rx endorali e le prove termiche e la Visita Clinica si valuta anche la presenza di carie, necrosi endodontiche, osteolisi periapicali, stomatiti etc. Si faccia visitare da un Parodontologo di uno Studio monoprofessionale o a conduzione familiare! Le spiego: la parodontite è dovuta all'interazione dei microbi gram negativi anaerobi che aprono le tasche parodontali ed interagiscono col suo sistema immunitario locale e generale, distruggendo l'attacco della gengiva al dente e l'osso sottostante con formazione di tasche parodontali gengivali ed infraossee miste a più pareti che vengono misurate con un sondino parodontale in sei punti diversi di ogni dente di tutti i denti insieme alla loro mobilità e tante altri paramatrei che si valutano con una prima visita parodontale cui segue una preparazione iniziale della bocca con curettage e scaling e root-planing per rimuovere il tessuto di granulazione dall'interno delle tasche e che falsava la reale misura della loro profondità, con una serie completa di Rx endorali, modelli di studio e infine un a seconda visita di rivalutazione parodontale in cui si riprendono le misure delle tasche, determinandone solo ora la reale entità. Dalla differenza tra le prime misure e le seconde e di altri parametri, si può infine emettere una diagnosi sul tipo di parodontite in atto, sulla sua gravità, curabilità, prognosi e terapia che in due parole consiste nel ricostruire con rigenerazioni ossee e gengivali, tutto il tessuto distrutto dalla malattia! Approfondisco per sua cultura!Non si procede per tentativi ma una terapia la si imposta solo dopo una Diagnosi ed una Diagnosi ci deve essere per forza!Ha descritto sintomi che possono essere parodontali o stomatologici di patologie orali, se quanto segue come la doppia visita parodontale intervallata dalla preparazione parodontale iniziale con Igiene Orale, Curettage e Scaling e Root planing, Serie completa di Rx endorali, modelli di studio Gnatologici e Parodontali e soprattutto doppio sondaggio parodontale prima e seconda visita di rivalutazione, allora manca qualcosa di estremamente importante per la Diagnosi! Così come mancherebbe se non fosse stata fatta una accurata anamnesi clinica sistemica. L'aspetto a buccia d'arancio che ha la gengiva sana è dovuto alla compenetrazione bilaterale dell'epitelio (dall'esterno all'interno) con il connettivo (dall'interno all'esterno). Le zone elevate corrispondono a proiezioni connettivali, le zone depresse a proiezioni epiteliali. Quando si ha una flogosi di questi tessuti, praticamente questa compenetrazione viene meno per distruzione delle fibre connettivali e l'aspetto a buccia d'arancia non si ha più: siamo di fronte alla famosa GENGIVITE ,questo è un dato clinico obiettivo importante da ricercare. La gengiva marginale diventa "lucida", rosso violacea. La Gengivite sconvolgendo le forme gengivali , apre il via allo "sconvolgimento" della architettura ossea = Parodontite. Infatti, la colonizzazione batterica causi prima la formazione di un solco con infiltrazioni di neutrofili e mononucleati nell'epitelio giunzionale e causi altresì una vasculite con perdita di collageno per infiltrazione del tessuto connettivo con formazione di un infiltrato di neutrofili, monoliti, macrofagi, linfociti e plasmacellule ( attivate dall'interazione batterico-immunitaria) Col progredire della malattia il riassorbimento osseo è sempre maggiore. È stato inoltre dimostrato sempre da Ebersole), che la progressione della distruzione tessutale progredisce con la velocità di 1/3, 1/5 di mm. All'anno fino alla cresta ossea e poi, dalla cresta ossea in giù la velocità aumenta paurosamente a circa ½ mm. l'anno. Se consideriamo che la lunghezza della radice è in media 14 mm., tranne che i canini dove può arrivare a misure molto più lunghe, considerando l'ubicazione della cresta ossea, in non molti anni la Parodontite diventa terminale,espulsiva con parulidi (ascessi parodontali), con quello "scolo di pus" noto col termine volgare di "piorrea". Dobbiamo considerare il dente un trasmettitore di forze, il parodonto una struttura in grado di ricevere e disperdere queste forze. Con l'aggravarsi del riassorbimento osseo, si ha un aumento del rapporto corona-radice e quindi un aumento dell'azione di leva applicata ai denti anche durante la masticazione fisiologica, che può non essere tollerata e portare a quella condizione denominata "trauma d'occlusione secondario". Ossia lo Stress creato dalle forze occlusali che provocano traumatismo occlusale. Se queste forze abnormi le si esercitano su una "unità dentale" integra, esse sono assorbite senza danno (traumatismo occlusale primario), se queste forze abnormi ma anche solo fisiologiche le si esercitano su una "unità dentale" con grave distruzione ossea, esse non vengono più assorbite (traumatismo occlusale secondario. Il Parodontologo deve avere una "Cultura Odontoiatrica completa con conoscenze altissime di tutte le altre specialità dell'Odontoiatria, supervisionate da questa Mentalità Parodontale" Per rispondere in modo completo alla sua domanda, cercherò di spiegarle brevemente in cosa consista la TERAPIA PARODONTALE. Essa consiste nel ricostruire ciò che la malattia parodontale ha distrutto: osso e gengiva ed ottenere una rigenerazione di questi tessuti, ossia la neoformazione di nuovo osso, nuovo, nuovo ligamento parodontale, nuova gengiva che si attacchi a nuovo cemento radicolare con un attacco epiteliale corto e non lungo...nel primo caso si ha una rigenerazione....quello che gli Statunitensi chiamano New Attachment = con Le metodiche rivoluzionarie GBR (Guided Bone Regeneration = Rigenerazione ossea guidata) GTR (Guided Tissue Regeneration = Rigenerazione tissutale guidata), che impedendo la proliferazione cellulare di elementi indesiderati e stimolando quelli desiderati, portano ad una rigenerazione parodontale profonda nel secondo caso si ha una ricostruzione, sempre biologicamente valida, ma molto più "fragile" e soggetta a recidive. Questa terapia la si fa con membrane, PRP, PRF (Piastrine ottenute dal sangue centrifugato, prelevato dal paziente stesso, in passato prima dell'avvento dell'HIV si usava la colla di fibrina umana omologa = Nel PRP le piastrine sono integre e vengono iniettate nel sito chirurgico, senza l'avvenuta degranulazione, in quanto non attivate col Cloruro di Calcio e solo lì, per la superficie ruvida del sito, che si rompono e rilasciano i Grow factors = fattori di crescita,nel PRF è avvenuta la degranulazione, per rottura delle piastrine durante la centrifugazione tale che il risultato ottenuto è il coagulo di fibrina, che viene innestato a mo di membrana) , amelogenine, Acido Ialuronico, solfato di calcio, fosfati di calcio etc, osso autogeno, osso omologo, meno bene eterologo ed artificiale, usati a seconda della situazione, della profondità ed ubicazione dei difetti ossei e delle tasche parodontali.Legga per favore il mio Articolo o Pubblicazione su questo stesso portale facendo così: clicchi sul mio nome in questa risposta ed entri nella mia pagina di INFORMAZIONI GENERALI, qui clicchi su PUBBLICAZIONI e si aprirà la finestra con da sin a dx ARTICOLI, CASI CLINICI e VIDEO e cerchi i seguenti titoli sotto Articoli: VISITA PARODONTALE da questa lettura sulla visita Parodontale capirà se chi ha fatto gli interventi è un Parodontologo o un Dentista che si opccupa di Parodontologia (cosa molto diversa),quindi è importante che lei la legga. Mio Sito Web di Parodontologia www gustavopetti it, POI ,sempre sotto gli ARTICOLI, La 'tasca parodontale,questa sconosciuta!, poi,TRA I MIEI CASI CLINICI,seguenti sotto Casi Clinici (guardi che continuano aprendo "TUTTI I CASI CLINICI", in fondo in basso, sono 4 pagine): a Pag 1, LA RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA (TECNICA PERSONALE) 1°PARTE - Considerazioni Istologiche e Sperimentali e le altre tre parti, a Pag 2.Dalla parodontologia alla protesi, attraverso tutta l'odontoiatria e poi Riabilitazione Orale Parodontale e Protesica Completa, in un Caso Complesso di Compromissione Grave Parodontale ossea, conservativa, endodontica, protesica in presenza di insufficienza di gengiva aderente, infine vada sul mio sito, le sarà molto utile: www gustavopetti.it ,le ripeto si faccia visitare da un vero parodontologo. Le lascio un poster sulla Parodontite Diffusa aggressiva dell'Adulto con difetti ossei molto gravi curati con chirurgia ossea parodontale ricostruttiva ed in basso rigenerativa! Per quanto riguarda poi il Laser in Parodontologia: Sul Laser in Parodontologia ho scritto tanto ma vedo che mi devo ripetere. Vediamo di affrontare una volta per tutte questa "annoso problema"con divergenze di vedute, cercando di esaminare il tutto nel modo più serio e scientifico possibile e comprensibile a Lei, non addetto "ai lavori"! Dipende dal risultato che si vuole ottenere che a sua volta dipende dalla Situazione Clinica Presente. Dovrò fare un lunghissimo discorso che coinvolgerà la Parodontologia per farle capire i limiti del Laser in Parodontologia. Il Laser può avere diverse lunghezze d'onda e questo costituisce un primo limite ad un confronto scientifico del loro utilizzo. Cerco di spiegarmi meglio: il Laser Er:YAG 2940 nm, ossia che usa una Lunghezza d'onda di 2940 nm (nanometri) che significa essere già nell' infrarosso, ( il borderline con la lunghezza della luce visibile è intorno ai 700 nm, anche se "la luce visibile", in teoria, può arrivare anche a 1050 nm, in via sperimentale almeno) può rimuovere tartaro e placca batterica ma non tessuti molli e duri perché è molto sensibile all'acqua ma anche a qualsiasi altro liquido presente e quindi non può avere un uso chirurgico come per esempio il Laser Nd:YAG, ossia a lunghezza d'onda di 1064 nm che, invece, può rimuovere anche tessuto epiteliale interno della tasca parodontale e il tessuto di granulazione. Preciso che Er significa Erbio e Nd significa Neodimio. Preciso inoltre che il Laser Nd:YAG oltre che a 1064 nm può funzionare anche ad altre lunghezze d'onda tra 940 nm e 1440 e può funzionare oltre che in onda continua che ad impulsi. Preciso inoltre che YAG è l'acronimo che indica la presenza di un cristallo di ittrio e alluminio a struttura reticolare, in cui il Neodmio sostituisce parzialmente la struttura cristallina del dell' Ittrio determinandone in parole povere il "funzionamento"! Si evince quindi che il Laser Nd:YAG, come detto, può rimuovere il tessuto di granulazione presente nella tasca parodontale e quindi i batteri in esso contenuti e di conseguenza abbattere la carica batterica presente, fino al 99,8 % e "sterilizzare", anche se è un termine improprio tanto che l'ho virgolettato, la tasca parodontale stessa. Può anche rimuovere l'epitelio interno della tasca e stimolare le cellule del cemento a ricevere la griglia di molecole di acido ialuronico, prima impalcatura dell'attacco epiteliale e connettivale vero e proprio. Può quindi guarire, in teoria, una tasca parodontale non superiore ai 5 mm! Preciso 5 mm perché oltre la tasca raggiunge la cresta ossea a 6 mm e la supera a 7 per arrivare a "distruggere " tutto l'osso a 14 mm che è la lunghezza media delle radici del dente e quindi della profondità dell'osso utile a contenerle e mantenerle in salute, tranne che sui canini dove si può arrivare a 30 mm! Il problema è che le cellule del cemento radicolare non vanno solo "eccitate e stimolate" come avviene con il Laser suddetto ma devono essere meccanicamente rimosse le cellule necrotiche del cemento. Non solo ma si deve considerare che il Laser nelle tasce suddette può in pratica eliminare i microbi ma la Parodontite non ha come etiopatogenesi solo i batteri ma "scaturisce" , diciamo cosi' per semplificare, dall'interazione dei batteri con il sistema immunitario locale e generale, in particlare i linfociti T. Chi usa il Laser dimentica questo, e dimentica anche la necrosi delle cellule cementizie che vanno eliminate e che in termini Medico-Odontoiatrici-Parodontali, si chiama Root Planing che nello slang americano, significa "piallaggio radicolare" ad indicare proprio lo "sfregamento meccanico della curetta sulla radice per asportare le cellule necrotiche. Il Root Planing è parte integrante del Curettage e Scaling e se la "Luce" può in teoria attuare un Curettage e Scaling, non può invece attuare un Root Planing, essenziale nel Curettage e Scaling Parodontale. Se poi la tasca Parodontale fosse superiore ai 6 mm, tra sei e quattordici, significherebbe che qui ci troveremmo in presenza di difetti ossei a più parei complesse che possono essere trattati solo con la Chirurgia ossea Ricostruttiva o Rigenerativa a seconda che si "riempiano" con osso di qualsiasi tipo, dall'artificiale all'autogeno, all'omologo , all'eterologo o all'uso di membrane che stimolino la Rigenerazione Parodontale Profonda che significa riavere il cosiddetto tanto ricercato New - Attachment degli Statunitensi, ossia la formazione di nuovo attaccco epiteliale corto (e non lungo come col laser) e qui si innescherebbe una discussione scientifico-Culturale enorme che pochi sarebbero in grado di comprendere anche tra i Dentisti stessi ed addirittura tra i Parodontologi, si figuri un po' :), e continuo col discorso interrotto da questa considerazione, nuovo Ligamento Parodontale, nuovo Osso e nuovo connettivo con fibre connettivali che si intersecano con quelle epiteliali per donare la struttura sana alla gengiva Aderente. Purtroppo sono molti "inganni intellettuali che si verificano parlando di Laser in Chirurgia Parodontale", il laser in parole povere può avere la sola "per me falsa utilità" di sterilizzare le tasche parodontali. Ma le tasche parodontali non vanno solo "sterilizzate" ossia non bisogna solo abbatterne la carica batterica, cosa che si ottiene tranquillamente con il Curettage e Scaling e il Root Planing preceduto da Igiene Orale Professionale. Ma esse vanno soprattutto curate, ossia bisogna riottenere il riattacco gengivale al dente con la loro chiusura e la formazione di un attacco epiteliale corto ed eliminazione dei difetto ossei di cui le tasche parodontali sono espressione, difetto che si curano con la chirurgia ossea ricostruttiva o rigenerativa o resettiva o conservativa a seconda della situazione clinica e del tipo di Parodontite in atto e non certamente col Laser! Quindi perché le sia Chiaro il Laser in Chirurgia Partodontale non serve assolutamente a niente. Sentirà tante opinioni da parte di chi ha il Laser! Ovvio che chi lo ha debba difenderne l'uso se no non lo utilizzerebbe ed andrebbe in perdita! Il Laser in Parodontologia è solo un "richiamo per le allodole"! In Parodontologia sfido chiunque a dire che si possa curare un difetto osseo col laser, quale che sia la terapia chirurgica ossea! Tra l'altro, è ESSENZIALE, che io, operatore chirurgo, abbia una visione tridimensionale mentale da comparare al sondaggio parodontale che solo la sensazione tattile della curetta nella tasca contro i tessuti molli, duri del cemento e duri dell'osso, può dare. Questo è essenziale per arrivare ad una corretta Diagnosi ed emettere una altrettanto corretta Prognosi. Insomma devo poter mantenere viva ed in allerta tutta la mia "Capacità di Clinico Medico e Parodontologo".un Parodontologo con Laser e microscopio, non è un Parodontologo!Tra l'altro L'approccio alla Parodontite deve essere da Parodontologo vero e la Parodontite, stia tranquilla, in mani abili è curabilissima senza problemi. Perché mi sono dilungato in questo estenuante ma ritengo utilissimo discorso? Perché i Concetti espressi valgono anche per i tessuti duri del Dente e quindi per l'uso del Laser in Conservativa. Sperò così di essere stato esaustivo e completo nella mia risposta e di averle "chiarito concetti ed idee" su questo Strumento che può essere molto utile, ripeto, ma non indispensabile e che niente aggiunge alle terapie tradizionali. Poi Decide solo il Suo Dentista in base al fatto che abbia il Laser ed alla sua situazione Clinica. Ovvio che se ha il Laser deve farlo "Fruttare"! Capisca! Parliamo invece delle recessioni. Bisogna fare una visita mucogengivale per le Recessioni stabilendo soprattutto la quantità e qualità di Gengiva Aderente Presente e la Profondità del Fornice, in tutta la bocca. In parole semplici, intorno al dente, ci deve essere la Gengiva Rosa che circonda i denti e che aderisce all'osso sottostante e non la mucosa Alveolare che è quella violacea, elastica, che forma il fornice e si riflette sulle labbra e le Guance. La cosa più importante è stabilire se ci sia o no insufficienza di Gengiva Aderente. La linea di giunzione mucogengivale, che separa la gengiva aderente dalla mucosa alveolare, non deve essere, praticamente, stata raggiunta dalla recessione. Se così fosse, invece, la salute del parodonto che sostiene il dente sarebbe compromessa perché la Mucosa Alveolare non è adatta a fungere da Gengiva Marginale e dare l'attacco epiteliale al dente e resistere ai traumi del bolo alimentare. In una recessione, quindi il primo e più importante "scopo" è quello di ricreare intorno al dente, una banda sufficiente di Gengiva Aderente. I problemi Estetici vengono "dopo" anche se importanti. Esistono interventi per raggiungere sicuramente il primo traguardo ed esistono altri interventi per raggiungere anche il secondo. Basta fare una corretta Diagnosi ed una Corretta Terapia. Le spiego qualcosa sulle Recessioni Gengivali. Questo lo si può decidere solo clinicamente con adeguata visita parodontale. Diciamo che ogni Recessione ed ogni zona della bocca necessitano di interventi adatti e mirati! Questa è serietà! Non si vende il "fumo", si vende "l'arrosto"! :) Infatti la morfologia delle recessioni è varia: possono assumere l'aspetto di fessure verticali che attraversano la banda di gengiva aderente (fessure di Stilman), oppure di perdita parziale o totale della gengiva aderente che ricopre la radice. La classificazione più comune è quella di MILLER, che prende in considerazione l'aspetto clinico e lo stato osseo interprossimale, in particolare delle piramidi ossee sottopapillari: prima classe ; recessioni che non si estendono fino alla giunzione mucogengivale e nelle quali non vi è perdita di osso e di tessuti molli interprossimali. seconda classe ; recessioni che raggiungono o superano la giunzione mucogengivale, non vi è perdita di osso e di tessuti molli interprossimali terza classe ; recessioni che superano o raggiungono la giunzione mucogengivale con perdita di osso o tessuto molle apicalmente alla giunzione amelocementizia, ma coronale all'estremità apicale della recessione. quarta classe ; recessioni che superano la giunzione mucogengivale con perdita ossea interprossimale fino ad un livello apicale rispetto alla base della recessione. La scelta del trattamento Ogni recessione ha il suo intervento d'elezione: i parametri più importanti da valutare, a tale proposito, sono l'integrità dell'osso alveolare e la qualità del tessuto aderente. E' ovvio che se non esiste deiscenza alveolare, la condizione è senz'altro più stabile che non se esista invece la deiscenza. Condizione più labile e da considerare poi quella in cui si sia "perduta" la gengiva aderente e sia rimasta solo la mucosa alveolare, cedevole, elastica e quindi non perfettamente idonea a fungere da attacco epiteliale. E' quindi di primaria importanza accertare se la recessione abbia creato un difetto funzionale dovuto alla perdita totale della gengiva aderente. Il trattamento dovrà tendere a ottenere la completa ricopertura della radice denudata, senza venir meno però allo scopo principale dell'intervento stesso, che è quello di creare una zona di gengiva aderente intorno alla recessione. Gli interventi di elezione sono molti, tra questi: Innesto Libero di Gengiva , Il riposizionamento coronale del lembo (CAF) e sue varianti , Lembo Peduncolato Ruotato , Il riposizionamento laterale del lembo , Lembo con doppia papilla , Innesto bilaminare e sue varianti, Il lembo semilunare secondo Tarnow , lembo coronale posto a copertura di una membrana secondo i principi della GTR , amelogenine sulla superficie radicolare ,(veda nei miei Casi Clinici, ci sono tanti lavori, cliccando il mio nome ed entrando nel mio profilo). Il dolore agli stimoli termici o chimici lo da una carie o se no un denudamento della radice o per una recessione gengivale o per una tasca parodontale; si faccia visitare da un Parodontologo; legga nel mio profilo sotto pubblicazioni Recessioni Gengivali : Lembo semilunare, POI RECESSIONI GENGIVALI : Lembo Riposizionato Lateralmente,POI RECESSIONI GENGIVALI: LEMBO CON DOPPIA PAPILLA (Bipapillare secondo tecnica di Goldman), in una grave terza classe di Miller, POI RECESSIONI GENGIVALI : Lembo peduncolato ruotato, POI RECESSIONI GENGIVALI : Innesto libero di gengiva con tessuto connettivo autogeno e protezione della zona donatrice con lembo a spessore parziale, POI RECESSIONI GENGIVALI: Trattamento chirurgico con lembo a riposizionamento coronale e innesto libero di gengiva, POI RECESSIONI GENGIVALI : Innesto libero di gengiva.Le lascio un Poster di recessioni gengivali e loro terapia. Le preciso inoltre che i risultati ottenuti con gli interventi chirurgici parodontali mucogengivali di terapia delle Recessioni, sono stabili nel tempo. Se dovesse rincominciare a progredire la recessione in modo "continuo, cosa quasi impossibile", la velocità con cui si formerebbe, si approfonderebbe alla velocità di circa 1/7 di mm. all'anno o in casi molto rari al massimo di 1/3 di mm l'anno. Dato che funzionalmente il recupero della gengiva aderente è di almeno 3-5 mm e più, capisce che occorrerebbero veramente tantissimi decenni prima che si possa riformare una recessione, nell'improbabile e raro caso in cui rincominciasse la patologia. Questo lo spiego perché da alcuni Colleghi, purtroppo, per Ignoranza, ho sentito dire che le recessioni sono incurabili perché il tempo annulla prestissimo gli interventi. Niente di più falso!!! Ovviamente deve essere un Parodontologo ad attuare queste Terapie, se necessarie! Ripeto che E' di primaria importanza accertare se la recessione abbia creato un difetto funzionale dovuto alla perdita totale della gengiva aderente. Si metta in "mani buone" di un Eccellente Parodontologo e Gnatologo. Parodontologia e Gnatologia camminano insieme, quindi un buon Parodontologo è anche Gnatologo, così come un Buon Dentista ha sempre una mentalità Parodontale e Gnatologica che gli consentono di fare qualsiasi terapia di qualsiasi Specialità Odontoiatrica, anche solo Generica come la conservativa, senza prescindere dal Parodonto e dal giusto rapporto Gnatologico che ci deve essere tra le arcate, i denti viciniori e gli antagonisti e le disclusionoi canine, incisive ed in Relazione Centrica e ovviamente le ATM (Articolazioni Temporo Mandibolari). Mi scusi per la Lunghezza, ma troppe "bassezze culturali" le sono state dette dai vari sedicenti Parodontologi che l'avrebbero "vista" e dico "Vista" e non Visitata, :) Capisca!!! Cari saluti
CONTINUA A LEGGERE
Pubblicato il 14-12-2016
Sig. Iris, dalle foto non sembra una situazione cosi drammatica, la TC dentalscan non so se è l'accertamento radiografico d'eccellenza per la parodontologia, su sacri testi di parodontologia troviamo lo status radiografico per la diagnosi e cura della malattia parodontale. I miracoli negativi del LASER andrebbero pubblicizzati, poi è chiaro nel suo caso una mal-occlusione che andrebbe trattata con una cura ortodontica. Per lei non serve grande dottore d'eccellenza, ma serve un semplicissimo odontoiatra sotto casa anche senza laser, ma con un po' di buona volontà nel volerla curare, dato che lei rientrerebbe tra le poche elette motivate.
CONTINUA A LEGGERE
Pubblicato il 15-12-2016
Gentile IRIS, innanzitutto come è stato detto più volte,per effettuare una diagnosi certa è necessario effettuare una visita accurata con test di vitalità, rx endorale (non la panoramica) e sondaggio gengivale. Sono manovre elementari e basilari che un dentista medio deve saper fare ma che come tante volte accade non si eseguono. Senza diagnosi certa non ci potrà mai essere una terapia certa. Il suo continuo girovagare per studi e centri odontoiatrici non fa altro che confonderle le idee non avendo avuto sinora un colloquio franco che le potesse spiegare la sua situazione e come risolverla.Incominciamo dal suo problema iniziale che sembrerebbe l'ascesso: la causa è nella maggio parte dei casi una necrosi pulpare che, come detto sopra, si rileva con visita, test vitalità e rx endorale.Oppure in casi meno frequenti la causa è di origine parodontale (tasca).Se la sua è una tasca di soli 5 mm è molto difficile che sia responsabile di un ascesso essendo piuttosto piccola. Inoltre il LASER ha solo la capacità di sterilizzazione o meglio disinfezione della tasca ma non può rimuovere certo il tartaro sottogengivale che deve essere effettuato manualmente con curette o meccanicamente con ultrasuoni.Per quanto riguarda il problema impianto non è cosi' vero che si possa mettere quando si vuole in quanto l'osso col passare del tempo dall'estrazione subisce un processo di ridimensionamento(atrofia) tanto che in molti casi è necessario effettuare un intervento di rigenerazione ossea preliminare all'impianto. Lei pone tante altre domande cui purtroppo non posso rispondere in maniera esauriente ma potrà avere tutte le risposte consultando un buon dentista meglio se parodontologo che potrà trovare col solito ma utile passaparola oppure cercando su internet a valutando eventuali casi clinici e curriculum del professionista oppure alla home page di questo sito cerchi un professionista a lei vicino. Eviti i centri e cliniche low-cost dove il fine fondamentale è il fatturato più che la salute del paziente. Lei ha bisogno di un professionista che la prenda e l'accompagni in tutto il suo percorso terapeutico e che le possa spiegare punto per punto tutti i problemi e tutti i passaggi per risolverli dedicando tutto il tempo necessario senza fretta cosa che molto difficilmente troverà nei centri detti prima. Cordialmente
CONTINUA A LEGGERE
Pubblicato il 15-12-2016
Buongiorno; la prima cosa e' una diagnosi certa; per farla lei deve rivolgersi ad un professionista serio e competente; scelto il dentista dovra' fare uno status endorale completo e una visita approfondita della situazione parodontale; parallelamente dovrebbe consultare un ortodontista serio per la diagnosi ortodontica, Con tutte queste informazioni verra' concordato un piano di trattamento integrato. Questo deve fare; diffidi di chi le dice che il laser e' la panacea e di chi le misura una tasca di 5mm; non e' un approccio serio
CONTINUA A LEGGERE
Pubblicato il 16-12-2016
Dalle foto che ha postato pare molto improbabile una situazione parodontale così grave. I problemi sugli anteriori sembrano lievi e più che altro dovuti alla posizione dei denti. Una terapia Ortodontica fatta da un bravo collega potrebbe stabilizzare la situazione. Ovviamente tutto ciò dopo un controllo controllo radiografico come suggerito dai colleghi che mi hanno preceduto nelle risposte. Ha bisogno di un odontoiatra onesto che la controlli con le radiografie periapicali e la sonda parodontale.
CONTINUA A LEGGERE




Dentista Emilia Romagna, Rimini
Vedi la scheda
Dentista Campania, Napoli
Vedi la scheda
Dentista Lazio, Roma
Vedi la scheda
Dentista Piemonte, Torino
Vedi la scheda
Dentista Marche, Ascoli Piceno
Vedi la scheda