INTRODUZIONE
Il riscontro sempre più frequente di cefalee abituali e persistenti in pazienti portatori di problematiche anatomiche e/o funzionali a carico dell’apparato Stomatognatico, spiega la necessità di includere le cefalee tensive secondarie tra le patologia odontoiatriche. Non deve inoltre essere sottovalutato il fatto che la presa di coscienza di un nesso fra queste due patologie si è diffusa anche fra i mass-media, influenzando l’opinione pubblica. La comprensione dei rapporti causali esistenti fra l’apparato masticatorio e le cefalee secondarie richiede una profonda conoscenza della fisiopatologia dell’apparato stomatognatico, tratto iniziale dell’apparato digerente ma anche parte del Sistema Locomotore. Dotato di uno scheletro osseo, di articolazioni e di una complessa e varia muscolatura possiede una ricca innervazione e propriocezione dipendente in massima parte dalla seconda e terza branca del nervo Trigemino, oltreché di organi specifici quali i denti, collocati nelle arcate mascellare superiore e mandibolare. Alcune peculiarità conferiscono a questo apparato caratteristiche anatomo-funzionali uniche nel corpo umano: la mandibola, osso unico ed impari, possiede due articolazioni speculari che la legano alle ossa temporali (ATM), complesse per forma e funzione, debbono la loro capacità di assicurare movimenti di rotazione e traslazione alla presenza di dischi interarticolari (sui quali si inseriscono i capi superiori dei muscoli pterigoidei esterni). Ciò assicura alla mandibola la possibilità di muoversi nei diversi piani dello spazio e in direzioni praticamente infinite sia pure per tratti modesti. La ricca muscolatura masticatoria, inserita su ambo i lati della mandibola, è egualmente obbligata alla contemporanea partecipazione a qualsivoglia posizione o movimento mandibolare. La funzione muscolare è sostanzialmente svolta da robusti muscoli elevatori, da muscoli abbassatori meno potenti, perché assistiti dalla forza di gravità e da altri muscoli che provocano i movimenti di protrusione-retrusione. Cooperano con i muscoli masticatori molti muscoli cervicali, in particolar modo i trapezi e gli sternocleidomastoidei ai quali è affidato il movimento della testa sul collo, che determinano di conseguenza la posizione del mascellare superiore. Sotto il profilo funzionale possono quindi essere considerati sinergici nei movimenti dell’apparato stomatognatico (Fig. 1). Fra tutti i movimenti che la mandibola può compiere, merita un’attenta considerazione quello che provoca il massimo contatto possibile fra le due arcate dentali. La posizione di massima intercuspidazione dentale, definita “occlusione” è essenziale per la funzione masticatoria. Si realizza al termine di ogni ciclo masticatorio e generalmente all’inizio di ogni atto di deglutizione, cioè fino a 2000 volte circa nelle 24 ore. Ogni singolo componente dell’apparato stomatognatico, muscoli, articolazioni, mucose e soprattutto i legamenti alveolo-dentali che avvolgono ogni singola radice sono riccamente innervati da meccanocettori. Di conseguenza ogni contatto fra le arcate dentali in massima intercuspidazione provoca un imput propriocettivo influente sul tono e la postura muscolare, che per numero e concentrazione di recettori, non ha forse l’eguale in nessun altro territorio dell’organismo. L’occlusione dentale, condizionata dal numero, forma e posizione dei denti, è quindi implicata nella postura della testa per il coinvolgimento muscolare cervicale. Modernamente si considera fisiologica la posizione di occlusione che si realizza grazie ad una contrazione isotonica e bilanciata dei muscoli competenti. Ogni qualvolta questo equilibrio non può realizzarsi per cause diverse, ma per lo più connesse alla situazione delle arcate dentali, si avrà un’occlusione“adattata” che deve essere considerata patologica.
FISIOPATOLOGIA DEL DOLORE MUSCOLO-SCHELETRICO
Il progresso delle conoscenze cliniche del dolore muscolare, con le sue complesse manifestazioni sindromiche, negli ultimi venti anni, è stato acquisito per merito di molti studiosi, fra i quali ha primeggiato la personalità di Janet Travell, i cui studi hanno aperto un nuovo fondamentale capitolo della diagnostica di una delle più diffuse sofferenze. Il dolore, definito miofasciale poiché coinvolge la muscolatura scheletrica e le sue fasce ed aponeurosi, si instaura preferibilmente nei muscoli a maggior impegno posturale, sia per cause agenti cronicamente (come l’impegno ad un adattamento posturale forzato), sia per cause traumatiche acute (come, ad esempio il “colpo di 3 frusta”). La patogenesi del dolore mio fasciale, viene correlata ad una lesione microtraumatica delle fini strutture muscolari, sarcolemma e reticolo endoplasmico, che determinerebbe un aumento del Calcio libero endocellulare, inducendo un accorciamento stabile dei sarcomeri con conseguente instaurazione di una condizione di crisi del bilancio energetico muscolare ed una incapacità di ricaptazione del Calcio. E’ stato accertato che, quando la contrattura avviene in zone di un muscolo sedi delle placche motrici, si assiste ad una condizione di disfunzione di talune placche che, producendo in eccesso acetilcolina rispetto alle capacità di idrolisi della colinesterasi, porterebbe ad una serie di circoli viziosi con aumento della contrattura, spasmi capillari, riduzione dell’apporto metabolico, ed inoltre liberazione di sostanze ad effetto sensitizzante sia sulle terminazioni nervose sensitive che su quelle vegetative presenti nella zona. Il ciclo vizioso ora descritto determinerebbe l’origine dei cosiddetti Punti Trigger miofasciali (TrP). Un TrP (Fig. 1) è un nodulo ipereccitabile collocato in una banda di tessuto muscolare teso e pertanto reperibile alla palpazione, che se stimolato dà luogo ad intensa risposta dolorosa locale, accompagnata talvolta da altri fenomeni quali una scossa locale provocata (local twitch response), dolore riferito in un area ben definita e costante per ciascun TrP ed alterate risposte neurovegetative e propriocettive. Il sintomo più caratteristico è costituito dal dolore riferito; di questa particolare allodinia non è del tutto chiara la patogenesi; è invece noto che si manifesta sempre in una determinata sede tipica per il TrP che lo ha generato. Essendo la sede dei TrP costante nei corpi muscolari, a causa della loro interdipendenza con la sede delle placche motrici (TrP “centrali”) o con le inserzioni muscolo-tendinee (TrP di “attacco”), è stato possibile creare una mappa delle zone di riferimento del dolore, tenendo peraltro conto che anche TrP provenienti da muscoli diversi possono avere in comune la sede del dolore riferito. I criteri di interdipendenza fra TrP e dolore riferito costituiscono un utilissimo strumento diagnostico delle sofferenze miogene in qualsiasi distretto muscolo-scheletrico. La malattia da TrP, nota come Sindrome Dolorosa Miofasciale, interessa soprattutto la muscolatura più impegnata nell’attività posturale. Di conseguenza, sebbene qualsiasi distretto dell’apparato locomotore possa esserne colpito, talune sedi, come ad esempio la regione della testa e del collo e quella dorso-lombare, sono quelle più spesso coinvolte. Se si considera che nell’uomo, a causa della sua stazione eretta, la catena posturale si svolge in senso verticale, si assiste al fatto che il sistema muscolo-scheletrico proprio dell’apparato stomatognatico viene a trovarsi in una situazione posturale influente poiché diviene il primo anello di tale catena che contrae tramite la muscolatura cervicale importanti rapporti posturali con i livelli muscolo-scheletrici sottostanti, potendo ingenerare complesse influenze reciproche.
EZIOPATOGENESI E CLINICA DEI DISORDINI CRANIO-MANDIBOLARI
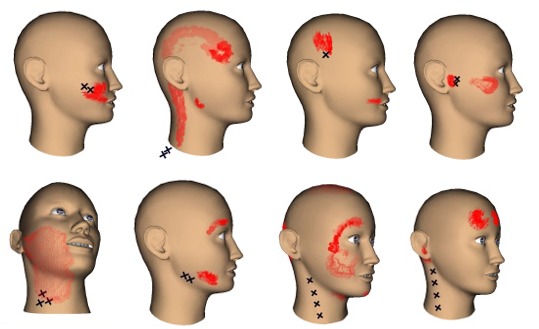
Il movimento mandibolare che determina l’incontro delle arcate dentali in occlusione, data la sua continua iterazione, richiede un’azione muscolare pronta e diretta. Pertanto la posizione di partenza della mandibola, detta comunemente posizione di riposo si deve trovare in condizioni tali da compiere istantaneamente tale movimento. La posizione di riposo ideale è quella in cui la muscolatura si trova egualmente in stato di riposo conservando solo il tono di base come unica attività contrattile. Dalla posizione di riposo fisiologica si può realizzare l’occlusione fisiologica che dipende totalmente dalle condizioni di efficienza della dentatura. Quando tali condizioni non sussistono, la muscolatura masticatoria, nonché quella cervicale debbono intervenire per creare un accomodamento preventivo della posizione di riposo mandibolare al fine di rendere diretto e pronto il movimento. L’accomodamento avviene attraverso una serie di contrazioni muscolari che nella realtà annullano la situazione di riposo muscolare, instaurando invece un ipertono di svariati capi muscolari, come si può verificare per mezzo dell’elettromiografia. Le noxae che possono alterare l’occlusione sono molteplici e possono agire in ogni età della vita; sono legate a turbe dello sviluppo delle ossa mascellari, a turbe dell’eruzione e successivo allineamento della dentatura, a malattie dentali che determinano il danneggiamento organico o addirittura la perdita del dente ammalato ed infine a cause collegate a terapie odontoiatriche, quando non siano in grado di ripristinare soddisfacenti condizioni morfologiche e funzionali delle arcate dentali. La conseguenza immancabile di tali noxae è l’occlusione accomodata in una posizione posturale forzata ed oggi giustamente ritenuta patologica. L’alterazione occlusale genera una condizione definita “Disordine Cranio-mandibolare” che può essere caratterizzata da quadri clinici diversi. Il quadro clinico, nella maggioranza dei casi, è privo di sintomatologia ma ricco invece di soli segni obiettivi che esprimono una condizione di precario equilibrio. Quando e se questo equilibrio dovesse rompersi insorgono cefalee e cervicalgie tensive, espressione nel territorio della testa e del collo della Sindrome Dolorosa miofasciale. Esistono infine quadri clinici complicati da concomitanti fenomeni patologici a carico delle ATM, forzate dalla dislocazione obbligata della mandibola, che generano rumori e impedimenti articolari di varia natura e grado con o senza manifestazioni dolorose. Per meglio comprendere la possibile patogenesi miogena di tali cefalee è utile consultare la mappa delle aree di riferimento del dolore causato dai principali TrP, ispirata dal testo di Travell e Simons (Fig. 2). La cefalea può presentarsi costantemente monolaterale con episodi di durata variabile, occasionalmente con aura, può comparire in una sede, ad esempio all’occipite per poi diffondersi alle altre regioni del capo; ancora può essere presente nella regione frontale mono o bilaterale; il tipo di dolore può essere gravativo profondo, oppure pulsante ed urente. In sintesi può assumere aspetti assai variabili, anche per quanto riguarda la durata e la frequenza degli episodi, ed il momento di insorgenza nella giornata, o la contemporaneità con i flussi mestruali. A tale proposito si deve segnalare che è risultata assai più frequente nel sesso femminile con un rapporto di circa 4 a 1. La probabilità di correlazione fra cefalee e TrP miofasciali, è illustrata della Tabella 1, nella quale le manifestazioni dolorose sono enumerate secondo i criteri della Classificazione delle Cefalee, Nevralgie Craniali e Dolori Facciali della International Headache Society. Tabella 1 - Correlazione fra cefalee e TrP miofasciali, secondo i criteri della Classificazione delle Cefalee, Nevralgie Craniali e Dolori Facciali della International Headache Society.
PROCEDIMENTI DIAGNOSTICI
I procedimenti diagnostici si articolano in due distinte fasi. La prima, affidata ai criteri della semeiotica clicnica, si propone di ricercare l’esistenza di problematiche a carico dell’apparato stomatognatico che giustifichino l’indirizzo diagnostico verso la condizione di Disordine Cranio-mandibolare e verso la possibile interdipendenza fra questo e la cefalea, ricorrendo all’anamnesi, all’esame dei radiogrammi (generalmente è sufficiente la ortopantomografia delle arcate dentali, corredata, se necessario, da radiogrammi delle articolazioni temporo-mandibolari) e quindi all’esame obiettivo. Questo a sua volta richiede una ispezione attenta della postura del capo sul collo in visione antero-posteriore e laterale e della forma del viso, con il paziente in piedi; un’ispezione accurata del cavo orale nelle varie componenti, denti singoli ed arcate dentali mucose labiali e delle guance, lingua volta palatina ecc. Saranno poi esaminati i movimenti della mandibola in apertura, chiusura, protrusione e lateralità; debbono essere rilevate eventuali vibrazioni e rumori articolari associati ai movimenti ed anche la possibile esistenza di dolore palpatorio articolare. Il complesso di segni e sintomi specifici raccolti con queste manovre è generalmente sufficiente per indirizzare verso una diagnosi di occlusione patologica e di patologia miofasciale associata. In tale caso è necessario procedere alla ricerca dell’occlusione ideale, indispensabile per programmare il trattamento. Per questo si deve ricorrere alla seconda fase diagnostica che è strumentale computerizzata:
- Elettromiografia di superficie;
- Kinesiografia (scansione dei movimenti mandibolari);
- Sonografia per registrare vibrazioni e rumori prodotti dalle articolazioni della mandibola in movimento;
- T.E.N.S. a bassa frequenza; Il test diagnostico inizia con la registrazione elettromiografica a riposo dei temporali, masseteri, digastrici e sternocleidomastoidei rilevata all’inserzione mastoidea.
Possono per altro essere registrate altre coppie muscolari, come ad esempio i trapezi. Il test viene ripetuto dopo l’applicazione della T.E.N.S. per circa un’ora. Il confronto fra i tracciati prima e dopo l’induzione del rilassamento fornisce dati di grande interesse. In sintesi una diminuzione generalizzata dei valori, significa l’esistenza di uno stato ipertonico, con ritorno ad una temporanea situazione di normalità indotta dall’effetto della T.E.N.S. sui muscoli masticatori, che consente a sua volta una posizione spaziale rilassata della mandibola, definita “posizione fisiologica di riposo” ideale per registrare il movimento fisiologico verso il miglior contatto occlusale. E’ possibile, ricorrendo alla scansione mandibolare, osservare il movimento nei tre piani dello spazio documentando le traiettorie del cammino percorso. In caso di occlusione patologica si osserveranno alterazioni quantitative e qualitative di tale tragitto e si potrà, introducendo un particolare materiale da registrazione fra i denti, ritrovare la posizione di occlusione fisiologica rappresentata da un percorso ideale in una situazione di equilibrio dei valori elettromiografici
INDIRIZZI TERAPEUTICI
La terapia dell’occlusione patologica e dei sintomi a questa connessi è di tipo ortopedico. Consiste nell’applicazione di un dispositivo intraorale di resina, applicato preferibilmente all’arcata inferiore e costruito secondo i rilievi ottenuti con l’esame strumentale. Tale dispositivo, mantenuto in bocca continuativamente, assicura l’occlusione dentale corretta; che viene verificata nei periodici controlli eseguiti nei mesi di terapia. Se indicate, vengono apportate le modifiche che i controlli strumentali ed i sintomi eventualmente persistenti suggeriscono. Dopo la terapia ortopedica, immancabilmente si rende necessaria un’altra terapia odontoiatrica volta a stabilizzare la posizione occlusale reperita. Secondo i casi sarà necessario l’intervento di trattamenti ortodontici, protesici o combinati. In alcune specifiche situazioni può essere necessaria anche una correzione chirurgica ortognatica delle basi ossee che sostengono le arcate dentali.




Dentista Sardegna, Cagliari
Vedi la scheda
Dentista Abruzzo, L'Aquila
Vedi la scheda
Dentista Lazio, Roma
Vedi la scheda
Dentista Liguria, Imperia
Vedi la scheda
Dentista Toscana, Massa Carrara
Vedi la scheda